La epilepsia es un síndrome cerebral crónico de causas diversas, caracterizada por crisis recurrentes debidas a una descarga excesiva de impulsos nerviosos por las neuronas cerebrales, asociadas eventualmente con diversas manifestaciones clínicas y paraclínicas[].
Las crisis pueden ser convulsivas o no convulsivas.
No todas las personas que padecen una crisis epiléptica se diagnostican de epilepsia.
Se consideran epilépticos cuando padecen por lo menos dos ataques, los cuales no siempre son asociadas a los temblores motores de una convulsión.
Una crisis epiléptica ocurre cuando una actividad anormal eléctrica en el cerebro causa un cambio involuntario de movimiento o función del cuerpo, de sensación, en la capacidad de estar alerta o de comportamiento.
La crisis puede durar desde unos segundos hasta varios minutos.
Hay más de 20 tipos diferentes de crisis epilépticas.
Los síntomas que experimenta una persona durante una crisis epiléptica dependen del lugar en el cerebro en el cual ocurre la alteración de la actividad eléctrica.
Una persona que tiene una crisis tonicoclónica (también llamada de gran mal) puede gritar, perder el sentido y desplomarse, ponerse rígido y con espasmos musculares.
La epilepsia puede tener muchas causas; en algunos casos es debida a lesiones cerebrales de cualquier tipo (traumatismos craneales, secuelas de meningitis, tumores, etc.) pero en muchos casos no hay ninguna lesión, sino únicamente una predisposición de origen genético a padecer las crisis.
Con tratamiento médico es posible el control de las crisis en un elevado porcentaje de pacientes.
El hecho de tener una convulsión no implica epilepsia.
Las contracciones y distensiones repetidas de uno o varios músculos de forma brusca y generalmente violenta puede verse en síndromes febriles en particular en niños, en un choque por descarga eléctrica, o las acontecidas por el abuso de licor y/o privación de sueño.
Es probable que exista predisposición para tales eventos por propensión genética.
La epilepsia tiene diferentes manifestaciones que se determinan a través del tipo de crisis epiléptica, así como a través de la etiología, del curso de la enfermedad, de su pronóstico y por último a través de un diagnostico.
domingo, 13 de diciembre de 2009
¿QUE ES UNA FISTULA INTRAORAL?
Es una conexión anormal entre un órgano, un vaso o el intestino y otra estructura.
Generalmente, las fístulas son el producto de traumas o cirugías, pero también pueden resultar de infecciones o inflamaciones.
La enfermedad intestinal inflamatoria, como la colitis ulcerativa o la enfermedad de Crohn, es un ejemplo de una enfermedad que conduce a la formación de fístulas entre dos asas intestinales (fístula entero-entérica) o entre el intestino y la piel (fístula enterocutánea).
Asimismo, un trauma puede llevar a la formación de fístulas entre arterias y venas (fístulas arteriovenosas)
Algunos tipos de fístulas son:
Ciegas:
Están abiertas en un solo extremo, pero conectadas a dos estructuras
Completas:
Tienen orificios tanto externos como internos.
En herradura:
Conectan el ano a uno o más puntos de la superficie cutánea después de circundar el recto.
Incompletas:
Que son un tubo cutáneo cerrado en su interior que no se conecta con ningún órgano ni estructura interna.
Generalmente, las fístulas son el producto de traumas o cirugías, pero también pueden resultar de infecciones o inflamaciones.
La enfermedad intestinal inflamatoria, como la colitis ulcerativa o la enfermedad de Crohn, es un ejemplo de una enfermedad que conduce a la formación de fístulas entre dos asas intestinales (fístula entero-entérica) o entre el intestino y la piel (fístula enterocutánea).
Asimismo, un trauma puede llevar a la formación de fístulas entre arterias y venas (fístulas arteriovenosas)
Algunos tipos de fístulas son:
Ciegas:
Están abiertas en un solo extremo, pero conectadas a dos estructuras
Completas:
Tienen orificios tanto externos como internos.
En herradura:
Conectan el ano a uno o más puntos de la superficie cutánea después de circundar el recto.
Incompletas:
Que son un tubo cutáneo cerrado en su interior que no se conecta con ningún órgano ni estructura interna.
PACIENTE ESPECIAL EN AL ODONTOLOGIA
Un paciente especial es aquel que presenta signos y síntomas que lo alejan de la normalidad, sean de orden físico, mental o sensorial, así como de comportamiento.
Y que, para su atención odontológica exige maniobras, conceptos, equipamiento y personal de ayuda especial, con capacidad de atender las necesidades que estos generan, escapando de los programas y rutinas estándares que se llevan a cabo para el mantenimiento de la salud bucodental de la población.
Según datos de la Organización Mundial de la Salud, dos terceras partes de la población portadora de deficiencias no recibe atención bucodental alguna.
Y aunque los porcentajes estimados de población con discapacidad varían de una localidad a otra, los aspectos de salud integral para este grupo poblacional no incluyen su rehabilitación bucodental
El desconocimiento de los problemas bucodentales de los pacientes especiales, asociados a sus propias reacciones emocionales, las de sus familiares, así como las del profesional, crean e incrementan las barreras en el acceso a los servicios de atención.
Profilaxis de la endocarditis bacteriana:
Se hace en todos los pacientes con cardiopatías congénitas cianóticas y no cianóticas, previniendo las bacteriemias que podamos provocar en procederes estomatológicos, como son tartrectomías, exodoncias, tratamientos pulpo radiculares y cirugía periapical.
Tratamiento odontológico en paciente con:
Hipertensión arterial:
El uso de vasoconstrictores aumenta la tensión arterial por lo tanto usar anestesia sin vasoconstrictor, o Difenhidramina es lo indicado.
Taquicardias paroxísticas:
De 200 pulsaciones por minutos o más, no usar anestésicos con vasoconstrictores.
Fiebre reumática:
sin secuelas no se usa premedicación antibiótica.
Si hay soplos hay que utilizar antibióticos.
Y que, para su atención odontológica exige maniobras, conceptos, equipamiento y personal de ayuda especial, con capacidad de atender las necesidades que estos generan, escapando de los programas y rutinas estándares que se llevan a cabo para el mantenimiento de la salud bucodental de la población.
Según datos de la Organización Mundial de la Salud, dos terceras partes de la población portadora de deficiencias no recibe atención bucodental alguna.
Y aunque los porcentajes estimados de población con discapacidad varían de una localidad a otra, los aspectos de salud integral para este grupo poblacional no incluyen su rehabilitación bucodental
El desconocimiento de los problemas bucodentales de los pacientes especiales, asociados a sus propias reacciones emocionales, las de sus familiares, así como las del profesional, crean e incrementan las barreras en el acceso a los servicios de atención.
Profilaxis de la endocarditis bacteriana:
Se hace en todos los pacientes con cardiopatías congénitas cianóticas y no cianóticas, previniendo las bacteriemias que podamos provocar en procederes estomatológicos, como son tartrectomías, exodoncias, tratamientos pulpo radiculares y cirugía periapical.
Tratamiento odontológico en paciente con:
Hipertensión arterial:
El uso de vasoconstrictores aumenta la tensión arterial por lo tanto usar anestesia sin vasoconstrictor, o Difenhidramina es lo indicado.
Taquicardias paroxísticas:
De 200 pulsaciones por minutos o más, no usar anestésicos con vasoconstrictores.
Fiebre reumática:
sin secuelas no se usa premedicación antibiótica.
Si hay soplos hay que utilizar antibióticos.
GOLPES EN LA CRA Y SUS CONSECUENCIAS
En primer lugar, decir que un puñetazo o golpe realizado en la cabeza o rostro de una persona puede ser susceptible de causar lesiones o daños físicos de diversa índole, siendo la muerte el más grave de ellos.
Una de las circunstancias más claras en las cuales podría darse la muerte aquella en la que el impacto se produzca en una de las zonas vulnerables de la cara o cabeza.
Otra de las circunstancias, en las que puede haber resultado de muerte tras un golpe en la cara o cabeza, es el caso de un puñetazo capaz de producir una sacudida violenta de la misma..
Al ocurrir el impacto del puño, éste golpea contra el cráneo debido a su relativa inercia, el cerebro se acelera después de haber recibido el golpe.
Esto causa un desplazamiento del cerebro en relación con el cráneo.
Como el cráneo está separado del cerebro solamente por una delgada capa de líquido, el golpe llega directo al cráneo causando un trauma directo al cerebro, esto puede ocurrir en la parte frontal del cerebro con la resultante fuerza de inhibición.
Esto es lo que los médicos llamamos el contra-golpe.
Los bazos capilares que están entre el cráneo y el cerebro pueden también dilatarse hasta desgarrarse, como resultado de esta fuerza de aceleración, causando hemorragias.
El trauma craneal más común en el ámbito deportivo es la contusión cerebral.
Ésta es la consecuencia clínica de una sacudida violenta de la cabeza.
Se manifiesta con la pérdida transitoria del estado de conciencia y una amnesia postraumática, más o menos prolongada, a causa de la inhibición funcional de millones de células cerebrales, las cuales restablecen progresivamente su actividad sin que, necesariamente, se hayan producido lesiones anatómicas del tejido nervioso afectado
Una de las circunstancias más claras en las cuales podría darse la muerte aquella en la que el impacto se produzca en una de las zonas vulnerables de la cara o cabeza.
Otra de las circunstancias, en las que puede haber resultado de muerte tras un golpe en la cara o cabeza, es el caso de un puñetazo capaz de producir una sacudida violenta de la misma..
Al ocurrir el impacto del puño, éste golpea contra el cráneo debido a su relativa inercia, el cerebro se acelera después de haber recibido el golpe.
Esto causa un desplazamiento del cerebro en relación con el cráneo.
Como el cráneo está separado del cerebro solamente por una delgada capa de líquido, el golpe llega directo al cráneo causando un trauma directo al cerebro, esto puede ocurrir en la parte frontal del cerebro con la resultante fuerza de inhibición.
Esto es lo que los médicos llamamos el contra-golpe.
Los bazos capilares que están entre el cráneo y el cerebro pueden también dilatarse hasta desgarrarse, como resultado de esta fuerza de aceleración, causando hemorragias.
El trauma craneal más común en el ámbito deportivo es la contusión cerebral.
Ésta es la consecuencia clínica de una sacudida violenta de la cabeza.
Se manifiesta con la pérdida transitoria del estado de conciencia y una amnesia postraumática, más o menos prolongada, a causa de la inhibición funcional de millones de células cerebrales, las cuales restablecen progresivamente su actividad sin que, necesariamente, se hayan producido lesiones anatómicas del tejido nervioso afectado
RESPIRADORES BUCALES Y SUS IMPLICAIONES
La respiración bucal constituye un síndrome que puede ser causado por causas obstructivas, por hábitos y anatomía.
Los que respiran por la boca por obstrucción, son aquellos que presentan desviación del tabique nasal, cornetes agrandados, inflamación crónica y alergias e hipertrofia amigdalina.
Los que lo hacen por habitos, mantienen esta forma de respiración aunque se les haya eliminado el obstáculo que los obligaba a hacerlo.
Los que lo hacen por razones anatómicas, son aquellos cuyo labio superior corto no les permite un cierre bilabial completo, sin tener que realizar enormes esfuerzos.
El primer paso, cuándo se obstruye la cavidad nasal, es abrir ligeramente los labios, descender la lengua y la mandíbula, al menos 2 mm para respirar oralmente, al hacer esto, el aire fluye a través de los tejidos orales marcando diferencias significativas con la respiración nasal.
El flujo de aire es turbulento, frío, con partículas y microorganismos, es seco y por consecuencia deshidrata directamente la mucosa labial, lingual y faringoamigadalina, irritando estos tejidos.
Si el estímulo persiste por tiempo prolongado, los tejidos responderán además de irritación, con hipertrofia.
El hombre nace condicionado para respirar por la nariz y alimentarse por la boca.
Al romperse ese mecanismo fisiológico se afecta el crecimiento y desarrollo, no solo facial, sino general.
La respiración bucal se considera normal, solo cuando se realiza bajo esfuerzos físicos muy grandes.
El respirador bucal tiene algunas características básicas que permiten su diagnostico de forma tanto por profesionales como por familiares en la mayoría de los casos, estas son:
Ojeras, dormir con boca abierta, ojos cansados y sin brillo, paladar profundo, arcada dentaria superior estrecha, labio superior corto y normalmente mostrando los dientes.
Incisivos normalmente para adelante, escaso desarrollo de tórax, amígdalas grandes, adenoides grandes, deglución atípica, succión digital, ronquidos, disminución de la capacidad intelectual.
Es importante conocer las causas principales por las cuales se da este tipo de trastorno, ya que las manifestaciones que se dan clínicamente en boca nos dan la pauta, para elegir y aplicar una tratamiento adecuado para cada uno de nuestros pacientes que diagnostiquemos.
Y así poder llevar a cabo el tratamiento adecuado y un tiempo prudente para que no empeore su situación clínica.
Implicaciones:
Algunos niños manifiestan conductas inadecuadas que afectan el normal desarrollo bucodental.
Cuando los hábitos negativos persisten crean casos graves de maloclusión que afectan estética, funcional y psíquicamente al niño.
Los efectos inmediatos de la respiración bucal consisten en la introducción de aire frío, seco y cargado de polvo en la boca y la faringe.
Se pierden las funciones de calentamiento, humidificación, y filtrado del aire que entra por la nariz, con el consiguiente incremento de la irritación de la mucosa faríngea, siendo pobre la cantidad de oxígeno que pasa por la sangre.
En estos niños se observa ligera anemia, pérdida de expansión normal de sus pulmones, déficit de peso y a menudo tórax aplanado.
En el aparato circulatorio se presentan trastornos funcionales, palpitaciones, soplos y variaciones de la presión arterial.
Además la disminución de la capacidad intelectual, así como alteración de la audición, el olfato y el gusto.
Los que respiran por la boca por obstrucción, son aquellos que presentan desviación del tabique nasal, cornetes agrandados, inflamación crónica y alergias e hipertrofia amigdalina.
Los que lo hacen por habitos, mantienen esta forma de respiración aunque se les haya eliminado el obstáculo que los obligaba a hacerlo.
Los que lo hacen por razones anatómicas, son aquellos cuyo labio superior corto no les permite un cierre bilabial completo, sin tener que realizar enormes esfuerzos.
El primer paso, cuándo se obstruye la cavidad nasal, es abrir ligeramente los labios, descender la lengua y la mandíbula, al menos 2 mm para respirar oralmente, al hacer esto, el aire fluye a través de los tejidos orales marcando diferencias significativas con la respiración nasal.
El flujo de aire es turbulento, frío, con partículas y microorganismos, es seco y por consecuencia deshidrata directamente la mucosa labial, lingual y faringoamigadalina, irritando estos tejidos.
Si el estímulo persiste por tiempo prolongado, los tejidos responderán además de irritación, con hipertrofia.
El hombre nace condicionado para respirar por la nariz y alimentarse por la boca.
Al romperse ese mecanismo fisiológico se afecta el crecimiento y desarrollo, no solo facial, sino general.
La respiración bucal se considera normal, solo cuando se realiza bajo esfuerzos físicos muy grandes.
El respirador bucal tiene algunas características básicas que permiten su diagnostico de forma tanto por profesionales como por familiares en la mayoría de los casos, estas son:
Ojeras, dormir con boca abierta, ojos cansados y sin brillo, paladar profundo, arcada dentaria superior estrecha, labio superior corto y normalmente mostrando los dientes.
Incisivos normalmente para adelante, escaso desarrollo de tórax, amígdalas grandes, adenoides grandes, deglución atípica, succión digital, ronquidos, disminución de la capacidad intelectual.
Es importante conocer las causas principales por las cuales se da este tipo de trastorno, ya que las manifestaciones que se dan clínicamente en boca nos dan la pauta, para elegir y aplicar una tratamiento adecuado para cada uno de nuestros pacientes que diagnostiquemos.
Y así poder llevar a cabo el tratamiento adecuado y un tiempo prudente para que no empeore su situación clínica.
Implicaciones:
Algunos niños manifiestan conductas inadecuadas que afectan el normal desarrollo bucodental.
Cuando los hábitos negativos persisten crean casos graves de maloclusión que afectan estética, funcional y psíquicamente al niño.
Los efectos inmediatos de la respiración bucal consisten en la introducción de aire frío, seco y cargado de polvo en la boca y la faringe.
Se pierden las funciones de calentamiento, humidificación, y filtrado del aire que entra por la nariz, con el consiguiente incremento de la irritación de la mucosa faríngea, siendo pobre la cantidad de oxígeno que pasa por la sangre.
En estos niños se observa ligera anemia, pérdida de expansión normal de sus pulmones, déficit de peso y a menudo tórax aplanado.
En el aparato circulatorio se presentan trastornos funcionales, palpitaciones, soplos y variaciones de la presión arterial.
Además la disminución de la capacidad intelectual, así como alteración de la audición, el olfato y el gusto.
BRUXISMO Y TERAPIA DE MODIFICAION DE CONDUCTA
El estrés es una patología omnipresente en la ajetreada sociedad industrial de nuestros días.
El bruxismo es una parafunción que origina una patología alarmante por conducta anómala (apretamiento o rechinamiento, o ambos).
Los resultados del mismo en estética dental y prótesis son temidos por los clínicos.
Las férulas de descarga son el tratamiento comodín reversible de una amplia patología odontoestomatológica, desde la disfunción temporo-mandibular en cualquiera de sus manifestaciones hasta el bruxismo.
Las férulas pretenden una relajación muscular con el consiguientereposicionamiento anatómico en la articulación temporomandibular.
La efectividad terapéutica mostrada hace que su utilización sea amplia.
El obturador nasal transicional es una propuesta alternativa o complementaria a las férulas de descarga como tratamiento de las parafunciones desde el punto de vista psicológico mediante la aplicación de terapias de modificación de conducta.
El bruxismo es una parafunción mandibular que cursa con apretamiento, rechinamiento o combinación de ambos.
El comportamiento bruxópata puede ser presentado tanto en vigilia como durante las horas de sueño por lo que ninguno de ambos aspectos puede ser ignorado sea desde el punto de vista diagnóstico como terapéutico.
La terapia de modificación de conducta comprende una serie de procedimientos de los que destacamos:
La motivación, para ayudar al paciente a entender perfectamente el método y tomar conciencia de su patología.
Esta acción es fundamental sin ella el método fracasará inexorablemente.
La reacción de competencia, es una reacción o posición incompatible con el hábito pernicioso.
La reacción de competencia en la bruxomanía supone la relajación de los músculos de la masticación, pues con ello el apretamiento es incompatible.
El obturador nasal apoya totalmente esta reacción de competencia.
El comportamiento asociado y situaciones que lleven al hábito del paciente, reconocerá todas aquellas causas que le lleven a la bruxomanía para así evitarlas.
Por ejemplo: si ver películas de terror le produce estrés y apretamiento, evitará las mismas.
El bruxismo es una parafunción que origina una patología alarmante por conducta anómala (apretamiento o rechinamiento, o ambos).
Los resultados del mismo en estética dental y prótesis son temidos por los clínicos.
Las férulas de descarga son el tratamiento comodín reversible de una amplia patología odontoestomatológica, desde la disfunción temporo-mandibular en cualquiera de sus manifestaciones hasta el bruxismo.
Las férulas pretenden una relajación muscular con el consiguientereposicionamiento anatómico en la articulación temporomandibular.
La efectividad terapéutica mostrada hace que su utilización sea amplia.
El obturador nasal transicional es una propuesta alternativa o complementaria a las férulas de descarga como tratamiento de las parafunciones desde el punto de vista psicológico mediante la aplicación de terapias de modificación de conducta.
El bruxismo es una parafunción mandibular que cursa con apretamiento, rechinamiento o combinación de ambos.
El comportamiento bruxópata puede ser presentado tanto en vigilia como durante las horas de sueño por lo que ninguno de ambos aspectos puede ser ignorado sea desde el punto de vista diagnóstico como terapéutico.
La terapia de modificación de conducta comprende una serie de procedimientos de los que destacamos:
La motivación, para ayudar al paciente a entender perfectamente el método y tomar conciencia de su patología.
Esta acción es fundamental sin ella el método fracasará inexorablemente.
La reacción de competencia, es una reacción o posición incompatible con el hábito pernicioso.
La reacción de competencia en la bruxomanía supone la relajación de los músculos de la masticación, pues con ello el apretamiento es incompatible.
El obturador nasal apoya totalmente esta reacción de competencia.
El comportamiento asociado y situaciones que lleven al hábito del paciente, reconocerá todas aquellas causas que le lleven a la bruxomanía para así evitarlas.
Por ejemplo: si ver películas de terror le produce estrés y apretamiento, evitará las mismas.
La Emfermedad Periodontal y sus Implicaciones en el Embarazo
La encía también sufre cambios durante el embarazo.
Frecuentemente, las mujeres embarazadas padecen más gingivitis a partir del segundo o tercer mes.
Esta enfermedad se caracteriza por inflamación, sangrado y enrojecimiento de encía causado por el acúmulo de placa.
En este caso también se corre riesgo de que el hueso y los demás tejidos que rodean a los dientes queden permanentemente dañados si no se realiza tratamiento.
Pacientes en tratamiento periodontal deberán extremar el cuidado de mantenimiento durante el embarazo pues con frecuencia el estado de la encía empeora durante el mismo.
Ahora más que nunca es muy importante visitar a tu dentista o periodoncista.
Estudios de investigación realizados prueban que la enfermedad periodontal en mujeres embarazadas puede ser factor de riesgo para el nacimiento de niños inmaduros.
El mantenimiento de una buena salud periodontal es la primera apuesta de la madre para tener un hijo sano.
Si estás tomando anticonceptivos orales, la "píldora", puedes ser susceptible de sufrir los mismos trastornos que afectan a las mujeres embarazadas.
Frecuentemente, las mujeres embarazadas padecen más gingivitis a partir del segundo o tercer mes.
Esta enfermedad se caracteriza por inflamación, sangrado y enrojecimiento de encía causado por el acúmulo de placa.
En este caso también se corre riesgo de que el hueso y los demás tejidos que rodean a los dientes queden permanentemente dañados si no se realiza tratamiento.
Pacientes en tratamiento periodontal deberán extremar el cuidado de mantenimiento durante el embarazo pues con frecuencia el estado de la encía empeora durante el mismo.
Ahora más que nunca es muy importante visitar a tu dentista o periodoncista.
Estudios de investigación realizados prueban que la enfermedad periodontal en mujeres embarazadas puede ser factor de riesgo para el nacimiento de niños inmaduros.
El mantenimiento de una buena salud periodontal es la primera apuesta de la madre para tener un hijo sano.
Si estás tomando anticonceptivos orales, la "píldora", puedes ser susceptible de sufrir los mismos trastornos que afectan a las mujeres embarazadas.
CUIDADO DE LA CAVIDAD ORAL EN LAS GESTANTES
El embarazo constituye una de las etapas más importantes en la vida de una mujer.
Desde el momento en que ocurre la fecundación, muchos cambios se producen en su cuerpo.
Junto a esos cambios fisiológicos se originan también alteraciones en la boca de la embarazada.
Que si bien es cierto no ponen en riesgo aparente el producto de su concepción, sí alteran la salud bucal de la gestantes.
Los cambios en la producción salival, flora bucal, dieta, entre otros, constituyen factores capaces de producirlas.
Hay cambios en los modos y estilos de vida, aunque de ninguna manera puede hacerse extensivo a todas las embarazadas.
Los cambios en los hábitos alimenticios son evidentes, la dieta cariogénica en alta frecuencia comienza a cobrar un papel principal en relación con los restantes alimentos, lo que constituye el sustrato para la bacteria.
Unido con esto, se presenta la deficiencia del cepillado por 2 motivos:
las náuseas que produce la práctica de este hábito y porque la embarazada se ve asediada por la sintomatología propia de este estado, todo lo cual contribuye a la acumulación de placa dentobacteriana con bacterias organizadas y adheridas a ella sobre la superficie del diente.
Las gestantes pueden verse afectadas por alteraciones específicas y muy características, tales como la gingivitis y la enfermedad periodontal, que guardan una estrecha relación con los diferentes cambios hormonales, dietéticos y la respuesta inmune en la embarazada.
otras patológicas como Gingivitis y agrandamientos gingívales son también frecuentes en esta etapa de la vida.
A continuación, te ofrecemos una serie de recomendaciones que te servirán de mucha ayuda en tu período gestacional:
Es muy importante que te cuides la boca.
Durante el embarazo, las encías están más frágiles y blandas.
Te puedes dar un masaje diario con el dedo sobre la encía.
Son muy aconsejables los lavados dentales a menudo y con suavidad, debido a que el Ph de la saliva se ve alterado y hay más predisposición a la caries.
Es muy importante que visites a tu odontólogo, sobre todo, durante el primer trimestre de embarazo.
Tenemos que desterrar la idea de que el embarazo agrede la salud de los dientes.
No obstante, sí es cierto que la gestante tiene una predisposición a padecer gingivitis.
Cuando la futura mamá mira con detenimiento sus encías frente al espejo, se percata de que están oscurecidas y, si las frota con el dedo, duelen.
Estos serán los primeros síntomas de un trastorno muy común durante el embarazo: la gingivitis.
Hemos de señalar que, la gestación no provoca la caída de los dientes, tal y como apunta el dicho: “cada hijo, un diente menos”.
Como resultado a este estado, más de la mitad de las mujeres gestantes, sufre gingivitis.
La gingivitis aparecerá en el segundo o tercer mes de embarazo y continuará hasta el término del mismo.
El sangrado aumenta hacia del octavo mes, desapareciendo tras el parto.
Desde el momento en que ocurre la fecundación, muchos cambios se producen en su cuerpo.
Junto a esos cambios fisiológicos se originan también alteraciones en la boca de la embarazada.
Que si bien es cierto no ponen en riesgo aparente el producto de su concepción, sí alteran la salud bucal de la gestantes.
Los cambios en la producción salival, flora bucal, dieta, entre otros, constituyen factores capaces de producirlas.
Hay cambios en los modos y estilos de vida, aunque de ninguna manera puede hacerse extensivo a todas las embarazadas.
Los cambios en los hábitos alimenticios son evidentes, la dieta cariogénica en alta frecuencia comienza a cobrar un papel principal en relación con los restantes alimentos, lo que constituye el sustrato para la bacteria.
Unido con esto, se presenta la deficiencia del cepillado por 2 motivos:
las náuseas que produce la práctica de este hábito y porque la embarazada se ve asediada por la sintomatología propia de este estado, todo lo cual contribuye a la acumulación de placa dentobacteriana con bacterias organizadas y adheridas a ella sobre la superficie del diente.
Las gestantes pueden verse afectadas por alteraciones específicas y muy características, tales como la gingivitis y la enfermedad periodontal, que guardan una estrecha relación con los diferentes cambios hormonales, dietéticos y la respuesta inmune en la embarazada.
otras patológicas como Gingivitis y agrandamientos gingívales son también frecuentes en esta etapa de la vida.
A continuación, te ofrecemos una serie de recomendaciones que te servirán de mucha ayuda en tu período gestacional:
Es muy importante que te cuides la boca.
Durante el embarazo, las encías están más frágiles y blandas.
Te puedes dar un masaje diario con el dedo sobre la encía.
Son muy aconsejables los lavados dentales a menudo y con suavidad, debido a que el Ph de la saliva se ve alterado y hay más predisposición a la caries.
Es muy importante que visites a tu odontólogo, sobre todo, durante el primer trimestre de embarazo.
Tenemos que desterrar la idea de que el embarazo agrede la salud de los dientes.
No obstante, sí es cierto que la gestante tiene una predisposición a padecer gingivitis.
Cuando la futura mamá mira con detenimiento sus encías frente al espejo, se percata de que están oscurecidas y, si las frota con el dedo, duelen.
Estos serán los primeros síntomas de un trastorno muy común durante el embarazo: la gingivitis.
Hemos de señalar que, la gestación no provoca la caída de los dientes, tal y como apunta el dicho: “cada hijo, un diente menos”.
Como resultado a este estado, más de la mitad de las mujeres gestantes, sufre gingivitis.
La gingivitis aparecerá en el segundo o tercer mes de embarazo y continuará hasta el término del mismo.
El sangrado aumenta hacia del octavo mes, desapareciendo tras el parto.
LA PUBERTAD Y ENCIAS
Durante la pubertad, el aumento en el nivel de las hormonas sexuales, como la progesterona y posiblemente el estrógeno, causan un aumento en la circulación sanguínea en las encías.
Esto puede causar un aumento en la sensibilidad de las encías y una reacción más fuerte a cualquier irritación, incluyendo algunas partículas de comida y de placa bacteriana.
Durante esta época, las encías pueden inflamarse, enrojecerse y producir sensación de dolor.
Cuando los jóvenes van pasando la pubertad, la tendencia de las encías a inflamarse como respuesta a los irritantes disminuye.
Sin embargo, es muy importante que durante la pubertad se siga un buen régimen de higiene oral en el hogar que incluya el cepillado y el uso habitual de la seda dental.
En algunos casos, un odontólogo puede recomendar terapia periodontal para ayudar a prevenir el daño a los tejidos y al hueso que rodean y soportan los dientes.
El diagnóstico temprano es importante para obtener un tratamiento exitoso de las enfermedades periodontales.
Es importante que los niños reciban un examen periodontal como parte de las visitas de rutina al odontólogo.
Deben saber que una forma avanzada de enfermedad periodontal puede ser un signo temprano de que su niño tenga una enfermedad sistémica.
Se debe considerar una evaluación médica general para los niños que presentan periodontitis severa, especialmente si parece ser resistente a la terapia recomendada por su odontólogo.
Muchos medicamentos pueden producir sensación de resequedad en la boca o crear otras amenazas a la salud oral.
Asegúrese de decirle a su odontólogo de cualquier otro medicamento que los miembros de su familia esté consumiendo.
Observe bien a sus hijos para determinar si alguno tiene el hábito de rechinar los dientes, ya que aumenta el riesgo de desarrollar enfermedad periodontal además de causar que los dientes se fracturen o se "astillen".
Los odontólogos pueden hacer férulas a la medida, para evitar el rechinar de los dientes por la noche.
Algunos investigadores sugieren que la enfermedad periodontal se puede pasar a través de la saliva.
Esto significa que el contacto de la saliva, común en las familias, puede exponer a los niños y a las parejas al riesgo de contraer la enfermedad periodontal de otro miembro de la familia.
Cuando esto ocurra, todos los miembros deben ver a un profesional para recibir una evaluación periodontal.
La medida preventiva más importante contra la enfermedad periodontal es la de establecer buenos hábitos orales en sus niños.
Hay tres medidas preventivas básicas para ayudar a su niño a mantener una buena salud oral:
Instituya buenos hábitos de salud oral temprano.
Cuando su niño tenga 12 meses, puede empezar a usar pasta dental cuando le cepille los dientes.
Sin embargo, use sólo una gótica de la pasta dental y empújela dentro de las cerdas para que su niño no se la coma.
Cuando los espacios entre los dientes se le cierren, es importante empezar a usar el hilo dental.
Dé usted el buen ejemplo; practique buenos hábitos de salud oral delante de sus hijos.
Establezca para su familia visitas regulares al dentista para los chequeos, las evaluaciones periodontales y las limpiezas.
Examine la boca de su niño para determinar si hay signos de enfermedad periodontal, incluyendo sangrado, hinchazón, recesión, enrojecimiento de las encías, y mal aliento.
Si su niño tiene malos hábitos de salud oral actualmente, haga un esfuerzo para que cambie ahora.
Es más fácil modificar estos hábitos en un niño que en un adulto.
Como su niño modela su comportamiento con el de usted, usted debe servir de ejemplo positivo con sus hábitos de higiene oral.
La sonrisa saludable, el buen aliento y los dientes fuertes contribuyen todos al sentido de la apariencia personal del joven, así como a su confianza y autoestima.
La caries y la enfermedad periodontal puede aumentar durante la adolescencia por la falta de motivación en tener buenos hábitos de higiene oral.
Los niños que mantienen buenos hábitos de cuidado oral hasta los 13 años tienen más probabilidades de continuar cepillándose y usando la seda dental que los niños a quienes no se les enseñó el cuidado oral apropiado.
Esto puede causar un aumento en la sensibilidad de las encías y una reacción más fuerte a cualquier irritación, incluyendo algunas partículas de comida y de placa bacteriana.
Durante esta época, las encías pueden inflamarse, enrojecerse y producir sensación de dolor.
Cuando los jóvenes van pasando la pubertad, la tendencia de las encías a inflamarse como respuesta a los irritantes disminuye.
Sin embargo, es muy importante que durante la pubertad se siga un buen régimen de higiene oral en el hogar que incluya el cepillado y el uso habitual de la seda dental.
En algunos casos, un odontólogo puede recomendar terapia periodontal para ayudar a prevenir el daño a los tejidos y al hueso que rodean y soportan los dientes.
El diagnóstico temprano es importante para obtener un tratamiento exitoso de las enfermedades periodontales.
Es importante que los niños reciban un examen periodontal como parte de las visitas de rutina al odontólogo.
Deben saber que una forma avanzada de enfermedad periodontal puede ser un signo temprano de que su niño tenga una enfermedad sistémica.
Se debe considerar una evaluación médica general para los niños que presentan periodontitis severa, especialmente si parece ser resistente a la terapia recomendada por su odontólogo.
Muchos medicamentos pueden producir sensación de resequedad en la boca o crear otras amenazas a la salud oral.
Asegúrese de decirle a su odontólogo de cualquier otro medicamento que los miembros de su familia esté consumiendo.
Observe bien a sus hijos para determinar si alguno tiene el hábito de rechinar los dientes, ya que aumenta el riesgo de desarrollar enfermedad periodontal además de causar que los dientes se fracturen o se "astillen".
Los odontólogos pueden hacer férulas a la medida, para evitar el rechinar de los dientes por la noche.
Algunos investigadores sugieren que la enfermedad periodontal se puede pasar a través de la saliva.
Esto significa que el contacto de la saliva, común en las familias, puede exponer a los niños y a las parejas al riesgo de contraer la enfermedad periodontal de otro miembro de la familia.
Cuando esto ocurra, todos los miembros deben ver a un profesional para recibir una evaluación periodontal.
La medida preventiva más importante contra la enfermedad periodontal es la de establecer buenos hábitos orales en sus niños.
Hay tres medidas preventivas básicas para ayudar a su niño a mantener una buena salud oral:
Instituya buenos hábitos de salud oral temprano.
Cuando su niño tenga 12 meses, puede empezar a usar pasta dental cuando le cepille los dientes.
Sin embargo, use sólo una gótica de la pasta dental y empújela dentro de las cerdas para que su niño no se la coma.
Cuando los espacios entre los dientes se le cierren, es importante empezar a usar el hilo dental.
Dé usted el buen ejemplo; practique buenos hábitos de salud oral delante de sus hijos.
Establezca para su familia visitas regulares al dentista para los chequeos, las evaluaciones periodontales y las limpiezas.
Examine la boca de su niño para determinar si hay signos de enfermedad periodontal, incluyendo sangrado, hinchazón, recesión, enrojecimiento de las encías, y mal aliento.
Si su niño tiene malos hábitos de salud oral actualmente, haga un esfuerzo para que cambie ahora.
Es más fácil modificar estos hábitos en un niño que en un adulto.
Como su niño modela su comportamiento con el de usted, usted debe servir de ejemplo positivo con sus hábitos de higiene oral.
La sonrisa saludable, el buen aliento y los dientes fuertes contribuyen todos al sentido de la apariencia personal del joven, así como a su confianza y autoestima.
La caries y la enfermedad periodontal puede aumentar durante la adolescencia por la falta de motivación en tener buenos hábitos de higiene oral.
Los niños que mantienen buenos hábitos de cuidado oral hasta los 13 años tienen más probabilidades de continuar cepillándose y usando la seda dental que los niños a quienes no se les enseñó el cuidado oral apropiado.
¿QUE ES LA ORTODONCIA?
Es una especialidad de la Odontología ejercida de manera preferente por el ortodoncista.
Es la ciencia que se encarga del estudio, prevención, diagnóstico y tratamiento de las anomalías de forma, posición, relación y función de las estructuras dentomaxilofaciales.
Siendo su ejercicio el arte de prevenir, diagnosticar y corregir sus posibles alteraciones y mantenerlas dentro de un estado óptimo de salud y armonía, mediante el uso y control de diferentes tipos de fuerzas.
Se entiende por estructuras dentomaxilares a todo el conjunto de dientes, con sus procesos óseos alveolares que le dan fijación a los maxilares, más los propios huesos maxilares que contienen a los procesos alveolares y dientes, a la par que dan forma a los dos tercios inferiores de la cara.
Por un lado se denominaría "Ortodoncia" a la ciencia que idealiza la posición de los dientes y sus procesos alveolares y por otro la que los estudia desde una visión más amplia, los maxilares en su desarrollo, a la que genéricamente se le denomina "Ortopedia Dento-facial".
Por ello, ambos conceptos se intregran bajo el concepto genérico de Ortodoncia, ententido en su sentido integrador que estudia y trata globalmente a cada paciente según sus peculiaridades.
El tratamiento de Ortodoncia se puede realizar de dos maneras según el tipo de fuerzas que se apliquen, principalmente están:
La técnica fija mediante aparatología fija que está compuesta de elementos adheridos a los dientes como las bandas y los brackets.
La técnica removible mediante la aparatologia removible que permiten ser retirados de la boca por parte del paciente.
Ello le permite quitárselos durante la higiene oral y en las comidas.
Estos aparatos cuando tratan problemas dentales tienen sus indicaciones específicas que no suplen a la Ortodoncia fija.
En muchas ocasiones los pacientes precisan de ambas técnicas para la resolución de su problema.
Se habla, entonces, de tratamientos en dos fases:
Primera fase de ortodoncia removible, realizada a edad temprana con una intensión fundamentalmente interceptiva u ortopédica.
Segunda fase de Ortodoncia fija realizada a mayor edad, cuando ya se ha producido o está a punto de producirse el recambio dentario completo.
Existe una estrecha relación entre la Ortodoncia y la Fonoaudiología (Foniatría o Logopedia en algunos países).
El procedimiento fonoaudiológico estructural para la modificación de la respiración bucal, la deglución atípica y las dislalias logra modificar la función muscular oral y perioral permitiendo que se desarrollen los maxilares y se conserven los resultados ortondóncicos obtenidos.
La corrección de las deformidades severas faciales y maxilares que alteran de manera notable la estética, la función oral y el bienestar psicológico de los pacientes
Esto requiere de la asistencia quirúrgica del problema, sobre todo en adultos, cuando el tratamiento Ortopédico es imposible.
A este abordaje específico de Cirugía Maxilofacial y Ortodoncia se le denomina Cirugía Ortognática y debe ser realizado de manera interdisciplinar desde el inicio del diagnóstico por parte del ortodoncista y del cirujano maxilofacial.
Es la ciencia que se encarga del estudio, prevención, diagnóstico y tratamiento de las anomalías de forma, posición, relación y función de las estructuras dentomaxilofaciales.
Siendo su ejercicio el arte de prevenir, diagnosticar y corregir sus posibles alteraciones y mantenerlas dentro de un estado óptimo de salud y armonía, mediante el uso y control de diferentes tipos de fuerzas.
Se entiende por estructuras dentomaxilares a todo el conjunto de dientes, con sus procesos óseos alveolares que le dan fijación a los maxilares, más los propios huesos maxilares que contienen a los procesos alveolares y dientes, a la par que dan forma a los dos tercios inferiores de la cara.
Por un lado se denominaría "Ortodoncia" a la ciencia que idealiza la posición de los dientes y sus procesos alveolares y por otro la que los estudia desde una visión más amplia, los maxilares en su desarrollo, a la que genéricamente se le denomina "Ortopedia Dento-facial".
Por ello, ambos conceptos se intregran bajo el concepto genérico de Ortodoncia, ententido en su sentido integrador que estudia y trata globalmente a cada paciente según sus peculiaridades.
El tratamiento de Ortodoncia se puede realizar de dos maneras según el tipo de fuerzas que se apliquen, principalmente están:
La técnica fija mediante aparatología fija que está compuesta de elementos adheridos a los dientes como las bandas y los brackets.
La técnica removible mediante la aparatologia removible que permiten ser retirados de la boca por parte del paciente.
Ello le permite quitárselos durante la higiene oral y en las comidas.
Estos aparatos cuando tratan problemas dentales tienen sus indicaciones específicas que no suplen a la Ortodoncia fija.
En muchas ocasiones los pacientes precisan de ambas técnicas para la resolución de su problema.
Se habla, entonces, de tratamientos en dos fases:
Primera fase de ortodoncia removible, realizada a edad temprana con una intensión fundamentalmente interceptiva u ortopédica.
Segunda fase de Ortodoncia fija realizada a mayor edad, cuando ya se ha producido o está a punto de producirse el recambio dentario completo.
Existe una estrecha relación entre la Ortodoncia y la Fonoaudiología (Foniatría o Logopedia en algunos países).
El procedimiento fonoaudiológico estructural para la modificación de la respiración bucal, la deglución atípica y las dislalias logra modificar la función muscular oral y perioral permitiendo que se desarrollen los maxilares y se conserven los resultados ortondóncicos obtenidos.
La corrección de las deformidades severas faciales y maxilares que alteran de manera notable la estética, la función oral y el bienestar psicológico de los pacientes
Esto requiere de la asistencia quirúrgica del problema, sobre todo en adultos, cuando el tratamiento Ortopédico es imposible.
A este abordaje específico de Cirugía Maxilofacial y Ortodoncia se le denomina Cirugía Ortognática y debe ser realizado de manera interdisciplinar desde el inicio del diagnóstico por parte del ortodoncista y del cirujano maxilofacial.
¡QUE SON LAS PROTESIS DENTALES?
La prótesis dental son dientes artificiales que se emplean cuando se ha perdido una, varias o todas sus piezas dentales
Caries profundas, problemas de encía, accidentes o fracturas obligan al odontólogo a extirpar la o las piezas dañadas o con la edad se van deteriorando y aflojando de tal forma que se caen solas.
Gracias a los avances de la tecnología, ahora ya que pueden ofrecer diversas opciones a los pacientes para recuperar de forma “postiza o artificial”, su dentadura.
Lo que si bien no es igual a tener la dentadura propia, ayuda sin duda a que la boca realice sus funciones de forma casi normal.
Cuando se han perdido todas las piezas dentarias de un maxilar o de los dos, las personas tienen dos opciones: o utilizar dentaduras completas móviles o aplicarse implantes para colocar los dientes de forma definitiva.
Lo primero tiene la desventaja de que con el tiempo los huesos de los maxilares se reabsorben, por lo que hay que cambiar de prótesis con relativa frecuencia porque ya no ajustan bien.
Por otro lado, las prótesis removibles, no son del agrado y comodidad de todas las personas, se mueven, se ensucian y ocasionan molestias adicionales y muchas ocasionan lesiones pequeñas en las encías, mientras se acostumbra a su fricción.
La otra opción, que se busca cada vez con mayor frecuencia, es la de los implantes, método que utiliza “tornillos”, de titanio que se incrustan en el hueso y dejan un pilar por fuera de la encía en donde se atornilla el diente definitivo.
Este procedimiento es más costoso y molesto, pero en personas a las que les funciona, les permite tener una dentadura muy parecida a la normal.
Un inconveniente es para las personas que tienen poco hueso en la encía, lo que imposibilita la colocación del tornillo.
Las prótesis removibles se utilizan cuando faltan algunos dientes y los demás pueden ser utilizados como puentes o soporte de la dentadura.
Se tienen que ajustar poco a poco hasta que la persona la siente segura.
Se aseguran con ganchos retenedores que se ubican en alguna pieza dentaria.
Deben quitarse y lavarse bien todos los días, después de cada comida y es recomendable dejarlos durante la noche en un vaso con agua con bicarbonato de sodio, para eliminar cualquier bacteria.
Los puentes se colocan sobre dientes naturales limados o tallados, en espacios no continuos, es decir en donde hay uno o dos dientes entre dos espacios.
Caries profundas, problemas de encía, accidentes o fracturas obligan al odontólogo a extirpar la o las piezas dañadas o con la edad se van deteriorando y aflojando de tal forma que se caen solas.
Gracias a los avances de la tecnología, ahora ya que pueden ofrecer diversas opciones a los pacientes para recuperar de forma “postiza o artificial”, su dentadura.
Lo que si bien no es igual a tener la dentadura propia, ayuda sin duda a que la boca realice sus funciones de forma casi normal.
Cuando se han perdido todas las piezas dentarias de un maxilar o de los dos, las personas tienen dos opciones: o utilizar dentaduras completas móviles o aplicarse implantes para colocar los dientes de forma definitiva.
Lo primero tiene la desventaja de que con el tiempo los huesos de los maxilares se reabsorben, por lo que hay que cambiar de prótesis con relativa frecuencia porque ya no ajustan bien.
Por otro lado, las prótesis removibles, no son del agrado y comodidad de todas las personas, se mueven, se ensucian y ocasionan molestias adicionales y muchas ocasionan lesiones pequeñas en las encías, mientras se acostumbra a su fricción.
La otra opción, que se busca cada vez con mayor frecuencia, es la de los implantes, método que utiliza “tornillos”, de titanio que se incrustan en el hueso y dejan un pilar por fuera de la encía en donde se atornilla el diente definitivo.
Este procedimiento es más costoso y molesto, pero en personas a las que les funciona, les permite tener una dentadura muy parecida a la normal.
Un inconveniente es para las personas que tienen poco hueso en la encía, lo que imposibilita la colocación del tornillo.
Las prótesis removibles se utilizan cuando faltan algunos dientes y los demás pueden ser utilizados como puentes o soporte de la dentadura.
Se tienen que ajustar poco a poco hasta que la persona la siente segura.
Se aseguran con ganchos retenedores que se ubican en alguna pieza dentaria.
Deben quitarse y lavarse bien todos los días, después de cada comida y es recomendable dejarlos durante la noche en un vaso con agua con bicarbonato de sodio, para eliminar cualquier bacteria.
Los puentes se colocan sobre dientes naturales limados o tallados, en espacios no continuos, es decir en donde hay uno o dos dientes entre dos espacios.
domingo, 1 de noviembre de 2009
¿QUE ES LA ODONTOPEDIATRIA?

La Odontopediatría u Odontología Pediátrica es una especialidad de la Odontología definida por la edad, que brinda cuidado oral preventivo y terapáutico a infantes, niños y adolescentes, incluyendo aquellos que requieren cuidados especiales.
Es una especialidad de la odontología que se encarga de la salud dental del niño desde su infancia hasta su adolescencia.
Previniendo básicamente con educación dental, cualquier enfermedad bucal, principalmente las caries.
Es recomendable que la primera visita al dentista sea a los 3 años de edad por estar completa su primera dentición o “dientes de leche”.
Una guía adecuada en la erupción dentaria, crecimiento y desarrollo de sus maxilares, previene futuras dificultades.
Es importante establecer un programa preventivo para obtener y preservar la buena salud dental, asi tenemos:
Control de dieta
Técnica de cepillado
Aplicación de fluor
Aplicación de selladores de fosas y fisuras
Visitas cada 6 meses a su odontopediatra.
La Odontología pediátrica es una especialidad muy unida con la ortodoncia, trata a pacientes infantiles.
Es de gran importancia el tratamiento de los niños, ya que en general estamos haciendo prevención de otras enfermedades o defectos posteriores.
El alineamiento y buena oclusión dentaria depende del maxilar y la mandibula y de la posición adecuada de los dientes, primero los temporales y posteriormente las permanentes.
En general cuando hay alteraciones en las piezas temporales, si no son tratadas, van a repercutir en las piezas permanentes.
Es fundamental realizar radiografías en los niños para descartar cualquier problema odontológico y más si sospechamos la posibilidad de patologías muy frecuentes como son las ausencias dentarias, dientes ectopicos, dientes supernumerarios y las caries.
Es fundamental conservar las piezas temporales del pequeño hasta que se produzca la exfoliación de ellas por parte de las permanentes, por ello deben ser tratadas en todos los casos sin excepción y si perdemos alguna pieza, por muy temporal que sea, debemos tomar medidas para evitar desplazamientos de las demás piezas.
Es una especialidad de la odontología que se encarga de la salud dental del niño desde su infancia hasta su adolescencia.
Previniendo básicamente con educación dental, cualquier enfermedad bucal, principalmente las caries.
Es recomendable que la primera visita al dentista sea a los 3 años de edad por estar completa su primera dentición o “dientes de leche”.
Una guía adecuada en la erupción dentaria, crecimiento y desarrollo de sus maxilares, previene futuras dificultades.
Es importante establecer un programa preventivo para obtener y preservar la buena salud dental, asi tenemos:
Control de dieta
Técnica de cepillado
Aplicación de fluor
Aplicación de selladores de fosas y fisuras
Visitas cada 6 meses a su odontopediatra.
La Odontología pediátrica es una especialidad muy unida con la ortodoncia, trata a pacientes infantiles.
Es de gran importancia el tratamiento de los niños, ya que en general estamos haciendo prevención de otras enfermedades o defectos posteriores.
El alineamiento y buena oclusión dentaria depende del maxilar y la mandibula y de la posición adecuada de los dientes, primero los temporales y posteriormente las permanentes.
En general cuando hay alteraciones en las piezas temporales, si no son tratadas, van a repercutir en las piezas permanentes.
Es fundamental realizar radiografías en los niños para descartar cualquier problema odontológico y más si sospechamos la posibilidad de patologías muy frecuentes como son las ausencias dentarias, dientes ectopicos, dientes supernumerarios y las caries.
Es fundamental conservar las piezas temporales del pequeño hasta que se produzca la exfoliación de ellas por parte de las permanentes, por ello deben ser tratadas en todos los casos sin excepción y si perdemos alguna pieza, por muy temporal que sea, debemos tomar medidas para evitar desplazamientos de las demás piezas.

La enfermedad periodontal es una enfermedad aparentemente limitada a la cavidad oral, pero como veremos a continuación puede constituir un factor de riesgo de las enfermedades cardiovasculares.
Cuando tratamos la enfermedad periodontal, tenemos que pensar que en muchos casos estamos ayudando al paciente a mejorar su salud desde un punto de vista global, alejándonos un poco de la idea que la enfermedad periodontal se limita en su origen y final a la cavidad bucal.
La enfermedad periodontal está causada por algunas de las bacterias que se encuentran en la flora bucal. De las más de 400 especies bacterianas que constituyen la flora bucal, se han identificado 10 especies como posibles patogenos en la enfermedad periodontal, principalmente anaerobios gram negativos.
Tambien se ha demostrado que micro organismos específicos hallados en la placa dental, acceden al torrente sanguineo despues de haber perdido la solución de continuidad de la mucosa de la cavidad oral, especialmente en pacientes periodontales.
El Estreptococcus Sanguis, presente en gran numero en la placa, se encuentra en forma prevalente en la sangre de pacientes con endocarditis bacteriana sub aguda.
Se ha demostrado que algunas bacerias , como la Pgingivalis , inducen la activación y agregación plaquetarias, que desencadenarían episodios trombóticos que podrían llevar a un infarto agudo de miocardio. (IAM)
Las bacteremias pueden provocarse por la masticación y procedimientos de higiene oral como el cepillado o el uso del hilo dental.
La importancia de dicha bacteremia parece relacionarse de forma directa con la severidad de la inflamación gingival .
Es por es todo esto por lo que la mejor prevención para evitar bacteremias originadas en la cavidad oral, y que como hemos visto constituyen un factor de riesgo en las enfermedades cardiovasculares, es el mantenimiento de la salud periodontal y el tratamiento de la enfermedad periodontal.
¿QUE ES LA ENDODONCIA?

La endodoncia es la parte de la odontología que se ocupa del diagnóstico y tratamiento de las enfermedades de los dientes que afectan a la pulpa dental, y a los tejidos que la rodean, incluyendo el tratamiento del interior de las raíces (llamado conducto radicular).
Cuando la caries ataca al diente lo va agujereando poco a poco. Lo primero que se daña es el esmalte.
Si sigue progresando, afecta a la dentina y, si avanza aún más, alcanza a la pulpa donde se encuentra el nervio.
El proceso de avance de las caries suele ser lento, por lo que es fácil detectarlas antes de que sean demasiado grandes.
Sin embargo no siempre se ven.
Pueden ser muy pequeñitas o estar situadas entre dos dientes, por lo que ha de ser nuestro dentista quien las localice.
Muchas veces las descubre por medio de una radiografía.
No siempre duelen. A veces no sentimos dolor hasta que ha llegado hasta el nervio y entonces ya es demasiado tarde.
Cuando la caries llega al nervio, éste se infecta y por ello se inflama y duele.
Si la inflamación persiste, el nervio puede perder su vitalidad.
Ya no se siente dolor, pero se produce pus, que sale por la punta de la raíz, y ocasiona un flemón.
A veces el organismo reacciona formando una especie de cápsula a su alrededor y entonces se produce un abceso.
La endodoncia consiste en la apertura de una cavidad en el diente y la eliminación del nervio que ha sido afectado por la caries. Es lo que vulgarmente se conoce como "matar el nervio".
Posteriormente, el conducto donde se encontraba este nervio se agranda unos milímetros con unas limitas especiales, de grosores crecientes, y se elimina la materia orgánica del interior de la cámara pulpar.
Tras su desinfección, que es fundamental, se rellena el conducto con un material similar al plástico.
Todo este proceso es muy delicado y a veces muy complejo dependiendo de la naturaleza de cada diente.
Si se trata de un molar o un premolar, que tienen más de una raiz, este tratamiento debe hacerse en todas las raíces del mismo.
Una raíz puede incluso tener más de un conducto por lo que el tratamiento se hará en todos ellos.
Luego se tapa la cavidad y se reconstruye el diente bien con resina o con metal.
Este proceso salva al diente de tener que ser extraído, pero lo deja más debilitado que cuando tenía su nervio sano (sin afectar por la caries), razón por la que a veces resulta necesario colocarles encima una corona dentaria.
¿QUE HACER PARA EL DOLOR Y LA INFECCION DENTAL?

Es un malestar originado por el daño a dientes, muelas o encías, el cual puede presentarse como consecuencia de un golpe, caries dentales o infecciones.
Pudiéndose complicar si se alteran los tejidos que aseguran la fijación y el sostén de un diente o muela, lo que provoca que la pieza dental se debilite y caiga.
Causas:
Acumulación de sarro, es decir, depósito áspero y antiestético de minerales (contenidos de manera natural en la saliva) y placa bacteriana
Alveolitis dental. Infección de uno de los alvéolos (cavidades de la mandíbula en las cuales están encajados los dientes), que suele aparecer después de la extracción de un diente en mal estado.
Bruxismo. Trastorno ocasionado por estrés que se caracteriza por apretar, "castañetear" o rechinar los dientes durante el sueño.
Ataque de bacterias que ocasiona desintegración gradual de los tejidos que forman dientes y muelas.
Dentición o erupción de dientes en bebés y niños, y las muelas del juicio en adolescencia o etapa adulta.
Fractura o caída de una pieza dental a causa de un golpe.
Gingivitis. Inflamación de encías y estructuras de soporte de las piezas dentales, ocasionando dolor y sangrado, producida por falta de higiene y deficiencia de vitamina C.
Heridas en encías.
Objetos atrapados entre los dientes.
Uso de aparatos de ortodoncia, como puentes, frenos o braquets.
Síntomas:
Dolor y molestia que pueden impedir masticar.
Inflamación, enrojecimiento y/o sangrado de encías.
Secreción de líquidos con mal olor.
Abscesos (acumulación de pus) en la raíz de la pieza dental.
Las mejillas pueden verse abultadas.
En ocasiones dolor de cabeza y fiebre.
Tratamiento
Si el dolor dental o en encías es moderado puede controlarse con analgésicos de venta libre.
Mantener buena higiene dental, para ello se requiere cepillar los dientes tres veces al día o después de consumir alimentos.
Si hay inflamación, se sugiere colocar compresas frías sobre la mejilla.
El área afectada no debe ser expuesta a calor, ni aplicar sobre ella tabletas de ácido acetilsalicílico. .
En caso de que se presente fractura de un diente, es recomendable limpiar el área afectada con un paño limpio, colocar compresas frías en el rostro.
En caso de que se tengan objetos atrapados entre los dientes, pueden removerse con hilo dental evitando dañar las encías.
Si es a causa de infecciones y hay absceso, el dentista hará pequeño corte en el área afectada para favorecer la evacuación de pus.
Si el dolor dental es ocasionado por puentes, braquets o frenos, el especialista deberá ajustarlos.
Las molestias que produce la erupción dental pediátrica e infantil pueden aliviarse con soluciones o geles con efecto analgésico y anestésico.
Cuando hay dolor a causa de aftas o heridas en encías puede recurrirse a antisépticos y enjuagues bucales.
Pudiéndose complicar si se alteran los tejidos que aseguran la fijación y el sostén de un diente o muela, lo que provoca que la pieza dental se debilite y caiga.
Causas:
Acumulación de sarro, es decir, depósito áspero y antiestético de minerales (contenidos de manera natural en la saliva) y placa bacteriana
Alveolitis dental. Infección de uno de los alvéolos (cavidades de la mandíbula en las cuales están encajados los dientes), que suele aparecer después de la extracción de un diente en mal estado.
Bruxismo. Trastorno ocasionado por estrés que se caracteriza por apretar, "castañetear" o rechinar los dientes durante el sueño.
Ataque de bacterias que ocasiona desintegración gradual de los tejidos que forman dientes y muelas.
Dentición o erupción de dientes en bebés y niños, y las muelas del juicio en adolescencia o etapa adulta.
Fractura o caída de una pieza dental a causa de un golpe.
Gingivitis. Inflamación de encías y estructuras de soporte de las piezas dentales, ocasionando dolor y sangrado, producida por falta de higiene y deficiencia de vitamina C.
Heridas en encías.
Objetos atrapados entre los dientes.
Uso de aparatos de ortodoncia, como puentes, frenos o braquets.
Síntomas:
Dolor y molestia que pueden impedir masticar.
Inflamación, enrojecimiento y/o sangrado de encías.
Secreción de líquidos con mal olor.
Abscesos (acumulación de pus) en la raíz de la pieza dental.
Las mejillas pueden verse abultadas.
En ocasiones dolor de cabeza y fiebre.
Tratamiento
Si el dolor dental o en encías es moderado puede controlarse con analgésicos de venta libre.
Mantener buena higiene dental, para ello se requiere cepillar los dientes tres veces al día o después de consumir alimentos.
Si hay inflamación, se sugiere colocar compresas frías sobre la mejilla.
El área afectada no debe ser expuesta a calor, ni aplicar sobre ella tabletas de ácido acetilsalicílico. .
En caso de que se presente fractura de un diente, es recomendable limpiar el área afectada con un paño limpio, colocar compresas frías en el rostro.
En caso de que se tengan objetos atrapados entre los dientes, pueden removerse con hilo dental evitando dañar las encías.
Si es a causa de infecciones y hay absceso, el dentista hará pequeño corte en el área afectada para favorecer la evacuación de pus.
Si el dolor dental es ocasionado por puentes, braquets o frenos, el especialista deberá ajustarlos.
Las molestias que produce la erupción dental pediátrica e infantil pueden aliviarse con soluciones o geles con efecto analgésico y anestésico.
Cuando hay dolor a causa de aftas o heridas en encías puede recurrirse a antisépticos y enjuagues bucales.
DENTRIFICOS Y CEPILLOS DENTALES


Dentrificos:
Son aquellos productos (cremas, pastas, soluciones, polvos) que se utilizan para la limpieza de la dentadura, y generalmente acompañan al método de cepillado.
Es importante destacar, sin embargo, que sin un buen método de cepillado, la acción de los dentífricos es ineficaz.
Si se tiene la boca sana y se visita al dentista con regularidad, se puede seguir usando la misma pasta, haciendo caso omiso a lo que digan los anuncios publicitarios.
Si no se dispone de tiempo para consultar al dentista antes de comprar la pasta, se debe buscar una que contenga fluoruro y que exhiba en su envase el sello de aprobación de la (Asociación Dental Americana).
La pasta dentífrica y la técnica de cepillado dental son un producto y un método que funcionan de manera conjunta para remover la placa dental.
Para un resultado óptimo en materia de higiene bucal y prevención de enfermedades dentales debe conocerse una adecuada técnica de cepillado.
Sin embargo, es sumamente importante conocer los distintos tipos de dentífricos existentes y su utilidad para cada caso particular.
Los dentífricos están compuestos por diferentes substancias y cada una de ellas tiene una función diferente.
Cepillo Dental:
Un cepillo manual consta de dos partes: mango y cabezal.
El mango puede tener diferentes diseños, no hay estudios evidentes de que tipo de mango es mejor.
Hay mangos rectos o mangos con una curvatura o acodados lo que hace que el cabezal quede a otro nivel.
Hay mangos con un codo flexible que según sus diseñadores sirve para llegar mejor en zonas de la boca de acceso más difícil.
La parte más importante del cepillo es la cabeza, es la parte activa.
Está formada por penachos de filamentos y a diferencia del mango, las diferencias entre cabezales son importantes.
Los cabezales pueden tener diferentes tamaños y se aconseja un cabezal adecuado al tamaño de la boca.
Las cerdas o filamentos que componen el cabezal, son la parte más importante del cepillo como vamos a ver seguidamente.
Los primeros cepillos se confeccionaron con cerdas naturales, de aquí su nombre, hasta que se empezaron a fabricar fibras sintéticas y hoy se usan filamentos de nylon y fibras de poliéster.
Se ha creado una interminable variedad de cepillos con mangos, alturas de cerdas o extensiones modificadas.
Cuando se ha diseñado un instrumento apropiado, se aplica un movimiento de cepillado para satisfacer las necesidades del paciente.
Los cepillos dentales electricos son de efectividad similar a los manuales, pues en ultima instancia, solo remplazan la fuerza muscular por la fuerza eléctrica.
Son aquellos productos (cremas, pastas, soluciones, polvos) que se utilizan para la limpieza de la dentadura, y generalmente acompañan al método de cepillado.
Es importante destacar, sin embargo, que sin un buen método de cepillado, la acción de los dentífricos es ineficaz.
Si se tiene la boca sana y se visita al dentista con regularidad, se puede seguir usando la misma pasta, haciendo caso omiso a lo que digan los anuncios publicitarios.
Si no se dispone de tiempo para consultar al dentista antes de comprar la pasta, se debe buscar una que contenga fluoruro y que exhiba en su envase el sello de aprobación de la (Asociación Dental Americana).
La pasta dentífrica y la técnica de cepillado dental son un producto y un método que funcionan de manera conjunta para remover la placa dental.
Para un resultado óptimo en materia de higiene bucal y prevención de enfermedades dentales debe conocerse una adecuada técnica de cepillado.
Sin embargo, es sumamente importante conocer los distintos tipos de dentífricos existentes y su utilidad para cada caso particular.
Los dentífricos están compuestos por diferentes substancias y cada una de ellas tiene una función diferente.
Cepillo Dental:
Un cepillo manual consta de dos partes: mango y cabezal.
El mango puede tener diferentes diseños, no hay estudios evidentes de que tipo de mango es mejor.
Hay mangos rectos o mangos con una curvatura o acodados lo que hace que el cabezal quede a otro nivel.
Hay mangos con un codo flexible que según sus diseñadores sirve para llegar mejor en zonas de la boca de acceso más difícil.
La parte más importante del cepillo es la cabeza, es la parte activa.
Está formada por penachos de filamentos y a diferencia del mango, las diferencias entre cabezales son importantes.
Los cabezales pueden tener diferentes tamaños y se aconseja un cabezal adecuado al tamaño de la boca.
Las cerdas o filamentos que componen el cabezal, son la parte más importante del cepillo como vamos a ver seguidamente.
Los primeros cepillos se confeccionaron con cerdas naturales, de aquí su nombre, hasta que se empezaron a fabricar fibras sintéticas y hoy se usan filamentos de nylon y fibras de poliéster.
Se ha creado una interminable variedad de cepillos con mangos, alturas de cerdas o extensiones modificadas.
Cuando se ha diseñado un instrumento apropiado, se aplica un movimiento de cepillado para satisfacer las necesidades del paciente.
Los cepillos dentales electricos son de efectividad similar a los manuales, pues en ultima instancia, solo remplazan la fuerza muscular por la fuerza eléctrica.
¿QUE HACER CUANDO EL DIENTE SALE DE EL ALVEOLO POR UN GOLPE'


Cuando se sale la pieza dental del alveolo se llama avulsión.
Suele haber mucha sangre en la cara y en la boca de la persona.
Primero no pierda la calma.
Trate de observar si hubo pérdidas de piezas dentales.
Si es afirmativo lo único que debe hacer es calmar a la persona afectada
Ofrecer que muerda suavemente una gasa estéril, para evitar una hemorragia profusa.
El paso siguiente: debe encomendar a otra persona la búsqueda de la pieza dental.
Cuando la encuentre debe tomarla con una gasa estéril, si no dispone de gasa tome el diente por su corona.
Nunca tomarlo por la raíz; e inmediatamente colóquelo en un vaso plástico descartable con leche o solución fisiológica.
El transporte ideal será la solución salina de Hank
Este producto es a la vez contenedor y presenta la solución como medio de transporte con los siguientes objetivos:
Que no se pierda el diente, que no se dañe durante el transporte y que las células no se deshidraten.
Si no se dispone de ella, otro medio de elección es la leche entera, preferentemente fría .
Estos dos medios pueden mantener la vitalidad de las células del ligamento periodontal incluso tres horas extraoralmente.
Tenemos otros medios como el agua.
También la saliva o el suero salino por diferentes razones: hipotonicidad, osmoralidad, ph, etc.
No permitirán una viabilidad celular periodontal de más de 45 minutos sin la aparición de complicaciones.
De cualquier manera, el medio de transporte elegido nunca debe ser en "seco".
No trate de limpiarlo o desinfectarlo (NO USAR LAVANDINA O DESINFECTANTES) y concurra dentro de las 2 horas al dentista.
Generalmente si Ud. hace lo indicado la pieza dental perdida puede ser reimplantada con éxito.
Otras acciones a tener en cuenta es la aplicación de la vacuna.
Lo normal es que tras sufrir el traumatismo, la persona se de cuenta que se le ha caído el diente o bien que lo tiene totalmente flojo y desplazado de su sitio.
Revisar el estado de la herida si la hay.
Revisar el estado del alveolo donde va el diente (ver que no haya una fractura del borde óseo que impida la colocación).
Coger el diente por la corona y lavarlo con suero fisiológico o con agua.
No tocar la raíz si no es necesario para limpiarla.
Colocar el diente en su sitio en el alveolo ejerciendo una presión ligera.(fijarse en la orientación, si hay dudas, mirar el diente de al lado).
Luego ir al dentista, al centro de salud o a un centro de urgencias para recibir el tratamiento adecuado.
En el caso de que el diente se haya aflojado pero no se haya caído, colocarlo bien en su sitio y remitir a su dentista.
Cuando el paciente llegue a la consulta, la primera medida será colocar el diente en la solución salina balanceada de Hank, o bien en suero salino.
Mientras se realiza una anamnesis muy rápida indagando, sobre todo, el tiempo que lleva el diente fuera de la boca y explorando el proceso alveolar.
Sin no hay fracturas, limpiar el alveolo succionando el cálculo, nunca, cureteándolo, y reintroducir el diente en su alveolo, tomándolo con un fórceps, por la corona y reimplantándolo suavemente.
Hacer morder al paciente con una gasa para terminar su colocación y permitir que de esa manera participe en su propio reimplante.
Si no fuera así habría que extraerlo suavemente y volver a reimplantar.
Así mismo comprobar que no existen fracturas del proceso alveolar ni que el diente está en sobreoclusión.
Controlar el caso cada 3 - 6 meses, durante un año.
Si entonces no hubiera signos de reabsorción realizar un tratamiento de conductos y tomar una radiografía final del mismo.
Controlar periódicamente, anual o biananualmente, durante 5 - 6 años, antes de emitir el pronóstico definitivo del caso.
Recordar siempre que lo que marca un poco el pronóstico es la rapidez con que se reimplante el diente.
Suele haber mucha sangre en la cara y en la boca de la persona.
Primero no pierda la calma.
Trate de observar si hubo pérdidas de piezas dentales.
Si es afirmativo lo único que debe hacer es calmar a la persona afectada
Ofrecer que muerda suavemente una gasa estéril, para evitar una hemorragia profusa.
El paso siguiente: debe encomendar a otra persona la búsqueda de la pieza dental.
Cuando la encuentre debe tomarla con una gasa estéril, si no dispone de gasa tome el diente por su corona.
Nunca tomarlo por la raíz; e inmediatamente colóquelo en un vaso plástico descartable con leche o solución fisiológica.
El transporte ideal será la solución salina de Hank
Este producto es a la vez contenedor y presenta la solución como medio de transporte con los siguientes objetivos:
Que no se pierda el diente, que no se dañe durante el transporte y que las células no se deshidraten.
Si no se dispone de ella, otro medio de elección es la leche entera, preferentemente fría .
Estos dos medios pueden mantener la vitalidad de las células del ligamento periodontal incluso tres horas extraoralmente.
Tenemos otros medios como el agua.
También la saliva o el suero salino por diferentes razones: hipotonicidad, osmoralidad, ph, etc.
No permitirán una viabilidad celular periodontal de más de 45 minutos sin la aparición de complicaciones.
De cualquier manera, el medio de transporte elegido nunca debe ser en "seco".
No trate de limpiarlo o desinfectarlo (NO USAR LAVANDINA O DESINFECTANTES) y concurra dentro de las 2 horas al dentista.
Generalmente si Ud. hace lo indicado la pieza dental perdida puede ser reimplantada con éxito.
Otras acciones a tener en cuenta es la aplicación de la vacuna.
Lo normal es que tras sufrir el traumatismo, la persona se de cuenta que se le ha caído el diente o bien que lo tiene totalmente flojo y desplazado de su sitio.
Revisar el estado de la herida si la hay.
Revisar el estado del alveolo donde va el diente (ver que no haya una fractura del borde óseo que impida la colocación).
Coger el diente por la corona y lavarlo con suero fisiológico o con agua.
No tocar la raíz si no es necesario para limpiarla.
Colocar el diente en su sitio en el alveolo ejerciendo una presión ligera.(fijarse en la orientación, si hay dudas, mirar el diente de al lado).
Luego ir al dentista, al centro de salud o a un centro de urgencias para recibir el tratamiento adecuado.
En el caso de que el diente se haya aflojado pero no se haya caído, colocarlo bien en su sitio y remitir a su dentista.
Cuando el paciente llegue a la consulta, la primera medida será colocar el diente en la solución salina balanceada de Hank, o bien en suero salino.
Mientras se realiza una anamnesis muy rápida indagando, sobre todo, el tiempo que lleva el diente fuera de la boca y explorando el proceso alveolar.
Sin no hay fracturas, limpiar el alveolo succionando el cálculo, nunca, cureteándolo, y reintroducir el diente en su alveolo, tomándolo con un fórceps, por la corona y reimplantándolo suavemente.
Hacer morder al paciente con una gasa para terminar su colocación y permitir que de esa manera participe en su propio reimplante.
Si no fuera así habría que extraerlo suavemente y volver a reimplantar.
Así mismo comprobar que no existen fracturas del proceso alveolar ni que el diente está en sobreoclusión.
Controlar el caso cada 3 - 6 meses, durante un año.
Si entonces no hubiera signos de reabsorción realizar un tratamiento de conductos y tomar una radiografía final del mismo.
Controlar periódicamente, anual o biananualmente, durante 5 - 6 años, antes de emitir el pronóstico definitivo del caso.
Recordar siempre que lo que marca un poco el pronóstico es la rapidez con que se reimplante el diente.
ODONTOLOGIA BIOENERGETICA
Es una rama dentro de la profesión odontologica que se ocupa de reconocer, diagnosticar y tratar las enfermedades o alteraciones dento-bucales que existen (o pueden existir) debido a las interrelaciones (frecuentemente a distancia) entre la cavidad bucal, y en especial de los dientes, con el resto del organismo.
Además utiliza en lo posible tramientos y métodos de diagnóstico de corte biológico y al contrario evita el uso de técnicas, sustancias, medicamentos y materiales potencialmente tóxicos, alergizantes o contaminantes
También conocida como alternativa, biológica o neurofocal, con lafinalidad de entablar una discusión seria y objetiva de sus técnicas y métodos para de esta manera elaborar puntos de coincidencia e integrarlas como un complemento dentro de la odontología.
Se basa en numerosos conocimientos científicos y observaciones realizadas los cuales, aunque mayormente desconocidos, ya sea por falta de información, por falta de interés pero también debido frecuentemente a reservas y escepticismo frente a las nuevas o diferentes maneras de enfocar el paradigma de las enfermedades principalmente crónicas y las nuevas corrientes diagnósticas y terapeúticas.
Al igual que en todas las ciencias de la salud también los odontólogos nos ocupamos exclusivamente del paciente en el sitio del dolor o de la lesión sin percatarnos que el organismo viviente es algo mas que una simple máquina.
En la mayoría de los casos el signo o el síntoma que se manifiesta está conectado o interrelacionado con otra área orgánica o funcional frecuentemente distante e inclusive puede ser la manifestación de algún proceso mental producto de la situación por la que está o estaba atravesando. Un acontecimiento importante pero aislado ya no se le juzga tanto por si mismo sino por las consecuencias globales y las relaciones “cibernéticas” que pueda tener.
Esta misma visión se está imponiendo gradualmente a través de la ecología y en las ciencias de la salud, específicamente en la medicina y odontología.
Cabe el siguiente pensamiento:
“El hombre es algo mas que la suma de sus partes”
La odontología holística utiliza estos conocimientos antiguos que relacionan las distintas partes del organismo humano.
La combinación entre los postulados científicos universitarios sumado al conocimiento y la aplicación de los métodos holísticos e integrales le están abriendo a la odontología nuevas dimensiones.
Objetivos generales:
La intolerancia de los materiales dentales incorporados o por incorporar. 2. Las irritaciones y campos interferentes o focos, principalmente crónicos. 3. Las disfunciones y disgnacias del sistema masticatorio.
4. Diagnóstico bioenergético de la boca en relación con el resto del organismo: a veces los dientes afectados son los culpables de una dolencia o problema crónico lejos de la boca sin que nos percatemos de ello.
La necesidad de este pensamiento integral se basa en la presencia de múltiples sistemas de integración corporales de naturaleza anatómica y fisiológica que interrelacionan y “encadenan” todas sus partes.
Entre estos se encuentran el sistema nervioso central y autónomo, sistema inmunitario específico e inespecífico, circuitos de autoregulación psico-neuro-endocrinos y también las cadenas de resonancia que se basan en los meridianos de la acupuntura china y en otros sistemas aún no tan conocidos.
Cualquier medida diagnóstica o terapéutica de la odontología tanto complementaria como universitaria debe de tomar en cuenta estas relaciones integrales y holísticas con la finalidad de obtener el mayor beneficio para el paciente.
Todas ellas deben de estar lo suficientemente fundamentadas en su aspecto teórico o haber sido experimentado exitosamente con la suficiente cantidad de casos en la práctica diaria ya que existe un precepto de “el que cura tiene la razón” y a veces no importa tanto la vía utilizada sino el resultado.
Además utiliza en lo posible tramientos y métodos de diagnóstico de corte biológico y al contrario evita el uso de técnicas, sustancias, medicamentos y materiales potencialmente tóxicos, alergizantes o contaminantes
También conocida como alternativa, biológica o neurofocal, con lafinalidad de entablar una discusión seria y objetiva de sus técnicas y métodos para de esta manera elaborar puntos de coincidencia e integrarlas como un complemento dentro de la odontología.
Se basa en numerosos conocimientos científicos y observaciones realizadas los cuales, aunque mayormente desconocidos, ya sea por falta de información, por falta de interés pero también debido frecuentemente a reservas y escepticismo frente a las nuevas o diferentes maneras de enfocar el paradigma de las enfermedades principalmente crónicas y las nuevas corrientes diagnósticas y terapeúticas.
Al igual que en todas las ciencias de la salud también los odontólogos nos ocupamos exclusivamente del paciente en el sitio del dolor o de la lesión sin percatarnos que el organismo viviente es algo mas que una simple máquina.
En la mayoría de los casos el signo o el síntoma que se manifiesta está conectado o interrelacionado con otra área orgánica o funcional frecuentemente distante e inclusive puede ser la manifestación de algún proceso mental producto de la situación por la que está o estaba atravesando. Un acontecimiento importante pero aislado ya no se le juzga tanto por si mismo sino por las consecuencias globales y las relaciones “cibernéticas” que pueda tener.
Esta misma visión se está imponiendo gradualmente a través de la ecología y en las ciencias de la salud, específicamente en la medicina y odontología.
Cabe el siguiente pensamiento:
“El hombre es algo mas que la suma de sus partes”
La odontología holística utiliza estos conocimientos antiguos que relacionan las distintas partes del organismo humano.
La combinación entre los postulados científicos universitarios sumado al conocimiento y la aplicación de los métodos holísticos e integrales le están abriendo a la odontología nuevas dimensiones.
Objetivos generales:
La intolerancia de los materiales dentales incorporados o por incorporar. 2. Las irritaciones y campos interferentes o focos, principalmente crónicos. 3. Las disfunciones y disgnacias del sistema masticatorio.
4. Diagnóstico bioenergético de la boca en relación con el resto del organismo: a veces los dientes afectados son los culpables de una dolencia o problema crónico lejos de la boca sin que nos percatemos de ello.
La necesidad de este pensamiento integral se basa en la presencia de múltiples sistemas de integración corporales de naturaleza anatómica y fisiológica que interrelacionan y “encadenan” todas sus partes.
Entre estos se encuentran el sistema nervioso central y autónomo, sistema inmunitario específico e inespecífico, circuitos de autoregulación psico-neuro-endocrinos y también las cadenas de resonancia que se basan en los meridianos de la acupuntura china y en otros sistemas aún no tan conocidos.
Cualquier medida diagnóstica o terapéutica de la odontología tanto complementaria como universitaria debe de tomar en cuenta estas relaciones integrales y holísticas con la finalidad de obtener el mayor beneficio para el paciente.
Todas ellas deben de estar lo suficientemente fundamentadas en su aspecto teórico o haber sido experimentado exitosamente con la suficiente cantidad de casos en la práctica diaria ya que existe un precepto de “el que cura tiene la razón” y a veces no importa tanto la vía utilizada sino el resultado.
CARIES RAMPANTE O EMFERMEDAD DEL BIBERON


Dar el biberón a los niños para que duerman es una práctica común que puede desencadenar severos problemas de salud, como la caries rampante, la cual es capaz de destruir parcial o totalmente la dentadura de leche hasta en dos semanas.
la caries rampante constituye entre un 60 y un 70 por ciento de los motivos de consulta.
Hacer dormir a los niños con el biberón en la boca puede ser un recurso eficaz para los padres, pero dañino para los menores, pues la leche que se queda en su boca toda la noche se fermenta, lo que es aprovechado por las bacterias para atacar los dientes.
Cuando esta caries no es atendida origina la paulatina pérdida de las piezas dentales, condiciona a los menores a contraer infecciones de garganta recurrentes y a presentar abscesos en encías, trastoca su capacidad digestiva y ocasiona problemas gastrointestinales.
Asimismo, al mantener residuos de bacteria en raíces de dientes de leche, produce la desviación de los brotes dentales definitivos.
Por ello la importancia de erradicar el mal hábito de dormir a los menores con biberón, además de promover el lavado de dientes desde el primer brote y enseñarles poco a poco a usar el cepillo dental, permitiendo en principio que jueguen con él para crear el hábito de la tolerancia a este objeto y a esta práctica.
El tratamiento de la caries rampante consiste en una pulpotomía, para evitar infecciones agregadas, limpiar los dientes y colocar coronas de acero-cromo que protegerán las piezas.
la caries rampante o irrestricta, también conocida como caries del biberón o caries de la infancia temprana.
Se trata de un cuadro de aparición súbita, extendida y rápidamente que da por resultado el compromiso temprano de la pulpa y que afecta aquellos dientes que se consideran generalmente inmunes a la caries común u ordinaria.
Afecta principalmente a niños entre 2 y 5 años de edad.
La característica distintiva de esta enfermedad es el compromiso de los incisivos anteroinferiores y la producción de caries cervical; además,
clínicamente tiene un patrón definido de afectación coincidiendo con el orden cronológico de erupción.
El patrón de ataque de esta enfermedad también se relaciona con el trayecto del líquido desde que sale del biberón o pezón y las zonas donde se facilita su estancamiento en la cavidad bucal.
El principal factor causante involucrado, pero no el único, es el uso del biberón.
Hoy se sabe que la enfermedad es multifactorial y está asociada con hábitos incorrectos y uso prolongado de la lactancia materna o del biberón.
Así como con el contenido de las fórmulas, basadas principalmente en sustancias azucaradas.
También hay que considerar la participación de la microbiota oral y los hábitos higiénicos deficientes, los cuales permiten la permanencia de sustancias acidógenas sobre las superficies dentarias.
la caries rampante constituye entre un 60 y un 70 por ciento de los motivos de consulta.
Hacer dormir a los niños con el biberón en la boca puede ser un recurso eficaz para los padres, pero dañino para los menores, pues la leche que se queda en su boca toda la noche se fermenta, lo que es aprovechado por las bacterias para atacar los dientes.
Cuando esta caries no es atendida origina la paulatina pérdida de las piezas dentales, condiciona a los menores a contraer infecciones de garganta recurrentes y a presentar abscesos en encías, trastoca su capacidad digestiva y ocasiona problemas gastrointestinales.
Asimismo, al mantener residuos de bacteria en raíces de dientes de leche, produce la desviación de los brotes dentales definitivos.
Por ello la importancia de erradicar el mal hábito de dormir a los menores con biberón, además de promover el lavado de dientes desde el primer brote y enseñarles poco a poco a usar el cepillo dental, permitiendo en principio que jueguen con él para crear el hábito de la tolerancia a este objeto y a esta práctica.
El tratamiento de la caries rampante consiste en una pulpotomía, para evitar infecciones agregadas, limpiar los dientes y colocar coronas de acero-cromo que protegerán las piezas.
la caries rampante o irrestricta, también conocida como caries del biberón o caries de la infancia temprana.
Se trata de un cuadro de aparición súbita, extendida y rápidamente que da por resultado el compromiso temprano de la pulpa y que afecta aquellos dientes que se consideran generalmente inmunes a la caries común u ordinaria.
Afecta principalmente a niños entre 2 y 5 años de edad.
La característica distintiva de esta enfermedad es el compromiso de los incisivos anteroinferiores y la producción de caries cervical; además,
clínicamente tiene un patrón definido de afectación coincidiendo con el orden cronológico de erupción.
El patrón de ataque de esta enfermedad también se relaciona con el trayecto del líquido desde que sale del biberón o pezón y las zonas donde se facilita su estancamiento en la cavidad bucal.
El principal factor causante involucrado, pero no el único, es el uso del biberón.
Hoy se sabe que la enfermedad es multifactorial y está asociada con hábitos incorrectos y uso prolongado de la lactancia materna o del biberón.
Así como con el contenido de las fórmulas, basadas principalmente en sustancias azucaradas.
También hay que considerar la participación de la microbiota oral y los hábitos higiénicos deficientes, los cuales permiten la permanencia de sustancias acidógenas sobre las superficies dentarias.
EL EMBARAZO Y LAS ENCIAS

Es común que durante el embarazo las encías se inflamen o infecten.
A la mayoría de las embarazadas les sangran las encías, en particular cuando se cepillan los dientes o se pasan el hilo dental.
Gingivitis es la inflamación de las encías.
Enfermedad periodontal es la infección de las encías.
También notará que la boca produce más saliva durante el embarazo.
Las encías y los dientes pueden cambiar durante el embarazo debido a:
· Los cambios hormonales
· Mayor flujo de sangre por el cuerpo que puede causar hinchazón, sensibilidad y malestar en las encías
Las encías inflamadas, sensibles y sangrantes son muy comunes durante el embarazo.
Aproximadamente la mitad de las mujeres embarazadas presentan esta condición, que se conoce como gingivitis del embarazo.
La gingivitis del embarazo es simplemente un tipo de gingivitis que surge durante el embarazo.
Más del 50% de todas las mujeres embarazadas experimentan alguna forma de gingivitis del embarazo.
A pesar de que la gingivitis es una enfermedad preocupante, usualmente no trae aparejado riesgo alguno, a menos que no se la trate a tiempo.
Si la gingivitis del embarazo progresa hasta convertirse en enfermedad periodontal, la misma podría incrementar su riesgo de entrar en trabajo de parto pretérmino.
Las encías sangran en el embarazo por el aumento de riego sanguíneo en todo el cuerpo, incluida la boca.
Además, los altos niveles de la hormona progesterona hacen que las encías reaccionen más a la placa bacteriana que se acumula en los dientes.
También puede aparecer un bultito o nodulo en las encías que sangra cuando te cepillas.
A este tipo de nódulo (que es bastante poco común) se le llama tumor del embarazo o granuloma piógeno, dos nombres alarmistas para algo que, en realidad, es inofensivo y no suele doler.
Por lo general, desaparece después de tener al bebé, pero si no fuese así, necesitarás que te lo saquen.
Y si causa molestias, interfiere con tu masticación o cepillado, o comienza a sangrar de manera excesiva, puedes hacértelo quitar durante el embarazo.
A la mayoría de las embarazadas les sangran las encías, en particular cuando se cepillan los dientes o se pasan el hilo dental.
Gingivitis es la inflamación de las encías.
Enfermedad periodontal es la infección de las encías.
También notará que la boca produce más saliva durante el embarazo.
Las encías y los dientes pueden cambiar durante el embarazo debido a:
· Los cambios hormonales
· Mayor flujo de sangre por el cuerpo que puede causar hinchazón, sensibilidad y malestar en las encías
Las encías inflamadas, sensibles y sangrantes son muy comunes durante el embarazo.
Aproximadamente la mitad de las mujeres embarazadas presentan esta condición, que se conoce como gingivitis del embarazo.
La gingivitis del embarazo es simplemente un tipo de gingivitis que surge durante el embarazo.
Más del 50% de todas las mujeres embarazadas experimentan alguna forma de gingivitis del embarazo.
A pesar de que la gingivitis es una enfermedad preocupante, usualmente no trae aparejado riesgo alguno, a menos que no se la trate a tiempo.
Si la gingivitis del embarazo progresa hasta convertirse en enfermedad periodontal, la misma podría incrementar su riesgo de entrar en trabajo de parto pretérmino.
Las encías sangran en el embarazo por el aumento de riego sanguíneo en todo el cuerpo, incluida la boca.
Además, los altos niveles de la hormona progesterona hacen que las encías reaccionen más a la placa bacteriana que se acumula en los dientes.
También puede aparecer un bultito o nodulo en las encías que sangra cuando te cepillas.
A este tipo de nódulo (que es bastante poco común) se le llama tumor del embarazo o granuloma piógeno, dos nombres alarmistas para algo que, en realidad, es inofensivo y no suele doler.
Por lo general, desaparece después de tener al bebé, pero si no fuese así, necesitarás que te lo saquen.
Y si causa molestias, interfiere con tu masticación o cepillado, o comienza a sangrar de manera excesiva, puedes hacértelo quitar durante el embarazo.
SIDA Y ODONTOLOGIA

VIH significa Virus de Inmunodeficiencia Humana. Un virus es un microorganismo que solo puede verse con un microscopio electrónico.
Cuando una persona ha sido infectada con el VIH, esto ataca gradualmente el sistema de defensa del organismo humano.
SIDA significa Síndrome de Inmunodeficiencia Adquirida. Aunque puede llevar muchos años, virtualmente todas las personas infectadas con VIH contraen el SIDA. Un síndrome es una colección de síntomas que cuando se los considera en conjunto son conocidos como enfermedad.
La única forma en la que puede transmitirse el VIH durante el tratamiento es cuando se entra en contacto con la sangre de una persona infectada con el VIH.
Todos los dentistas siguen rutinariamente normas de higiene y control de la infección para prevenir la transmisión de la infección. La limpieza y esterilización de los instrumentos, superficies, etc. después del tratamiento y el uso de artículos descartables como guantes o agujas son los medios que emplea su odontólogo durante el tratamiento para proteger a los pacientes.
¿Puede propagarse el VIH / SIDA a través de la saliva?
No. Aunque algunos informes mencionan que en la saliva de cierta gente infectada con el virus se han hallado diminutas cantidades del VIH, en ningún lugar del mundo hay evidencias que la infección puede propagarse a través de la saliva.
Cuando una persona ha sido infectada con el VIH, esto ataca gradualmente el sistema de defensa del organismo humano.
SIDA significa Síndrome de Inmunodeficiencia Adquirida. Aunque puede llevar muchos años, virtualmente todas las personas infectadas con VIH contraen el SIDA. Un síndrome es una colección de síntomas que cuando se los considera en conjunto son conocidos como enfermedad.
La única forma en la que puede transmitirse el VIH durante el tratamiento es cuando se entra en contacto con la sangre de una persona infectada con el VIH.
Todos los dentistas siguen rutinariamente normas de higiene y control de la infección para prevenir la transmisión de la infección. La limpieza y esterilización de los instrumentos, superficies, etc. después del tratamiento y el uso de artículos descartables como guantes o agujas son los medios que emplea su odontólogo durante el tratamiento para proteger a los pacientes.
¿Puede propagarse el VIH / SIDA a través de la saliva?
No. Aunque algunos informes mencionan que en la saliva de cierta gente infectada con el virus se han hallado diminutas cantidades del VIH, en ningún lugar del mundo hay evidencias que la infección puede propagarse a través de la saliva.
IMPORTANCIA DE LOS DIENTES DE LECHE

La importancia de los dientes de leche es vital para que nuestro hijo pueda masticar correctamente durante los primeros años, ya que en estos años el desarrollo es muy importante y una buena alimentación requiere también una buena dentadura.
Ya sabemos que las bacterias de la caries intentan colonizar los dientes desde la aparición de éstos y una falta de higiene junto a un exceso de azúcar propicia que los dientes de leche puedan incluso llegar a perderse.
Claro que podríamos decir que como son de leche no pasa nada, porque volverán a salir y esto es un error, ya que para el pequeño son necesarias todas las piezas dentales, no sólo para comer, también para poder pronunciar correctamente.
Ya que en la pronunciación, interviene la perfecta coordinación entre lengua, labios y dientes.
Tener unos dientes de leche sanos, permite a nuestro hijo un recambio dentario correcto, pues la pérdida antes de tiempo puede originar problemas ortodóncicos.
Una buena higiene bucal siempre ayudará a tu hijo a adquirir esa conducta higiénica adecuada que mantendrá toda su vida y que será muy beneficiosa para él.
Los dientes primarios (comúnmente llamados dientes de leche) actúan en su niño de la misma manera en que funcionan los dientes permanentes en nosotros los adultos:
· para masticar
· hablar
· y por la estética.
El niño tiene 20 dientes primarios de los cuales algunos permanecerán en la boca aproximadamente hasta los 13años.
Estos dientes son más pequeños y menor cantidad respecto a los permanentes, ya que los maxilares y la boca de su hijo son pequeñas comparada con lo que será en el crecimiento.
Para conseguir un crecimiento y desarrollo normal en cada etapa, es importante proporcionarle a su hijo alimentos nutritivos y procurar que el diente permanezca libre de dolor e infección.
El dolor y la infección pueden ser causados por descuido de los dientes primarios.
SINDROME DEL BIBERON

La caries de biberón, también conocida como Síndrome de biberón, es una condición dental que puede destruir a los dientes de un bebé o un niño pequeño.
Ocurre cuando los dientes de un niño se encuentran expuestos con frecuencia a líquidos azucarados por largos periodos de tiempo.
Entre éstos líquidos se encuentran la leche (incluida la leche materna), leche en fórmula, jugo y otras bebidas dulces.
También influye el uso y desuso del chupón.
La caries ocurre después de ataques ácidos frecuentes.
Es por esto que no sólo influye lo que toman los niños, sino la frecuencia y por cuanto tiempo se encuentran sus dientes expuestos a los ácidos.
Esta es la razón por la cual el ofrecer líquidos dulces como método para tranquilizar al bebé o permitir que su hijo se duerma con el biberón durante la noche o siestas puede ocasionar gran daño a los dientes.
Durante el sueño la cantidad de saliva disminuye lo cual permite que el azúcar se quede en contacto con los dientes por mas tiempo.
Esto incrementa en gran medida el riesgo de aparición de caries.
Los dientes que más frecuentemente se lesionan son los dientes anteriores superiores, pero también se pueden afectar otros dientes.
Los dientes temporales o de leche son muy importantes para que el niño pueda masticar, aprenda a hablar y verse bien.
Las caries de los dientes infantiles puede afectar la erupción de los dientes permanentes, ocasionar dolor y se puede relacionar con problemas de salud general en algunos niños.
Por lo mismo es muy importante mantener los dientes sanos desde los primeros años.
Para que el desarrollo bucal de un niño se lleve a cabo correctamente, el dentista deberá informar a los padres primerizos acerca de los cuidados dentales del pequeño.
El aporte adecuado de flúor y la correcta limpieza dental.
Es importante, por ejemplo, que el bebé o niño nunca se vaya a dormir con un biberón que contenga leche, leche de fórmula, jugos o líquidos dulces o con un chupón remojado en azúcar o miel.
Si el bebé requiere de alguna bebida entre comidas o al acostarse le puede dar un biberón con agua simple o un chupón limpio recomendado por el dentista o pediatra.
La higiene oral debe comenzar a muy temprana edad.
Se recomienda limpiar las encías del bebé con una gasa limpia o tela después de cada comida y empezar a cepillar los dientes tan pronto como el primero de ellos aparezca.
El hilo dental se debe utilizar cuando hayan erupcionado los 20 dientes temporales, lo cual ocurre entre los 2 o 2 ½ años.
A partir de los 3 ó 4 años, será el pequeño quien se cepille o use el hilo dental, siempre después de cada comida si se trabaja en este hábito desde los primeros años.
Tras la ingesta de golosinas, galletas, pasteles, cereales de avena con pasas y otro alimento pegajoso la limpieza es esencial ya que se adhieren a las muelas, y, por lo tanto, favorecen la proliferación bacteriana y la formación de caries.
TRATAMIENTO DEL DIENTE AVULCIONADO
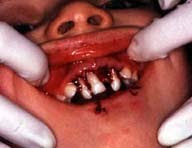
La avulsión dentaria es la expulsión de un diente por una causa traumática como puede ser:
· la caída de una bicicleta.
· un tropezón.
· golpes a la altura de la base de la nariz ocasionados por juegos violentos.
· la práctica de algunos deportes sin protector bucal.
La avulsión puede ocurrir tanto en los dientes temporarios como en los permanentes.
La diferencia es el tratamiento, ya que los temporarios no se reimplantan.
Cuando ocurre la avulsión de un diente estamos ante una emergencia.
Se debe actuar con tranquilidad y rapidez, de esto depende el éxito del tratamiento
El diente debe ser reubicado dentro de los 30 minutos ya que tiene mayores posibilidades de reinsertarse con éxito.
Hay algunos pasos a seguir que son muy sencillos y fundamentales para el éxito del futuro tratamiento:
· Recuerde que es una Emergencia, por lo tanto se debe actuar con rapidez pero sin perder la calma.
· Se debe buscar el diente.
· Una vez que se encuentra se debe tomar por la corona y no por la raíz.
· De esa manera no se lastima el ligamento periodontal, que es un tejido pegado a la raíz y es el que une al diente con el hueso alveolar.
· Sus células pueden mantener la vitalidad de acuerdo al medio de almacenaje.
· El otro tejido que se daña cuando el diente es expulsado de la cavidad que lo aloja es la pulpa dentaria, la cual se necrosa por la falta de circulación en un 99% de los casos y esto obliga a su extirpación.
· Lavarlo con agua.
· No se debe cepillar ni usar detergentes y/o desinfectantes, para no lastimar el ligamento periodontal y no agregar un daño adicional a este tejido.
· Guardarlo en un medio húmedo para mantener la vitalidad del ligamento periodontal.
· En niños grandes y adultos que comprenden y colaboran con este procedimiento se puede almacenar la pieza en la boca del paciente.
· Si el niño es pequeño o el adulto es aprensivo, se corre el riesgo que se lo trague, por lo que es mejor ponerlo en un vaso de agua o leche.
· Está última es un muy buen medio de preservación porque tiene la misma presión osmótica que la pieza dentaria, es pasteurizada, libre de gérmenes y de fácil disponibilidad.
· Concurrir al odontólogo en forma inmediata para qué decida qué tratamiento se debe realizar.
En síntesis para salvar un diente avulsionado debemos actuar de la siguiente manera:
· Tomarlo por la corona; no tocar la raíz.
· Lavar la raíz con agua.
· Colocarlo en leche.
· Buscar el odontólogo más cercano.
RECOMENDACIONES PARA LOS PADRES SOBRE SU PRIMERA CONSULTA Y TRAMIENTO ODONTOLOGICO DE SUS HIJOS

La primera visita al dentista debe hacerse entre 1 y 3 años de edad.
Los padres no deben esperar a detectar alguna alteración o a que el niño tenga dolor.
Es positiva una primera visita donde al niño no se le practique ningún tratamiento.
Esto ayuda a que se inicie una relación cordial y confiada con el profesional de la odontología y en general con el cuidado de sus dientes.
A partir de la primera visita es aconsejable llevar el niño a revisiones dos veces al año.
En la primera visita a la clínica dental los padres deben acompañar al niño y estar presentes durante la misma.
En ella, el odontólogo hará solo un examen clínico del niño y su historia clínica.
También explicará a los padres la posible necesidad de un tratamiento dental y en lo que consistirá este.
En sucesivas visitas los padres no deben pasar al área del sillón odontológico para que el odontólogo pueda establecer una relación directa con el niño.
Para que el niño no se sienta abandonado y esté tranquilo es una buena estrategia que la madre deje el bolso o alguna prenda a la vista del pequeño.
Si a pesar de ello el niño llora los padres no deben inquietarse ya que es una reacción normal a lo desconocido.
Si el dentista tiene experiencia en el manejo de los niños sabrá cómo aplacar esta conducta y hacer que el niño no se asuste.
Muchos niños lloran para reclamar la presencia de los padres, por lo que no se debe caer en la trampa de entrar en el consultorio y dejar que el profesional maneje la situación.
Hemos de saber que si se requiere nuestra presencia el odontólogo nos va avisar.
Si el niño se porta bien hemos de recompensar su actitud para reforzar este comportamiento en visitas sucesivas.
En caso contrario no es recomendable castigarlo ya que esto aumentaría la sensación negativa que el niño tiene ante la visita dental.
Nunca se debe amenazar al niño con llevarlo al dentista o al médico si se porta mal ya que asociará a estos profesionales con algo malo.
Tampoco se debe llevar al niño a la consulta mediante engaños, ya que pensará que es algún sitio malo.
Los padres deben explicar al niño que el dentista va a ver su boca, y le va a ver cuantos dientes tiene y a hablar con ellos.
Conviene obviar palabras como dolor, daño, etc. y no hacer comentarios del tipo "no te va a doler" que hacen al niño ponerse a la defensiva.
Si el niño ha sido colaborador es aconsejable reforzar su buen comportamiento con elogios y algún premio.
Es positivo explicarle lo bueno que es haber ido a la consulta para que sus dientes estén siempre sanos y aprovechar para iniciarle en los hábitos de higiene dental.
MEDIDAS PREVENTIVAS EN ODONTOLOGIA

El primer paso para prevenir una enfermedad es conocerla y en este apartado haremos una breve descripción de las principales patologías de la boca y su prevención:
La Placa Dental:
La placa dental debe ser eliminada mediante:
Cepillado dental:
El método más eficaz, sencillo y cómodo para eliminar placa bacteriana, con ello hacemos prevención evitamos las enfermedades más frecuentes causadas por la placa: caries y enfermedad periodontal.
Veremos que la mayoría de sistemas que se utilizan para eliminar placa bacteriana se basan en un efecto mecánico, la placa es eliminada por arrastre o fricción de los diferentes sistemas usados.
Independientemente del cepillado, existen dentríficos y colutorios para combatir la placa bacteriana.
En el cepillado suele utilizarse dentríficos, aunque hay técnicas que no lo aconsejan (como veremos más adelante).
Dentrificos y colutorios
Los dentífricos son conocidos como pastas de dientes y desde antaño se han usado para contribuir a la limpieza de los dientes.
Otros metodos:
Los espacios interdentarios y las caras de las piezas dentarias que están en contacto, acumulan mucha placa dental y es difícil eliminarla con el cepillo dental.
Por ello disponemos de otros instrumentos como:
· Seda o Hilo dental
· Cepillos interdentales
· Palillos
· Conos o estimuladores de goma
· Irrigadores
· Cepillos eléctricos
Caries:
La mejor prevención contra las caries es la utilización del FLÚOR y el SELLADO DE FISURAS.
Fluor:
El objetivo del flúor es formar fluorapatita en el periodo post eruptivo de las piezas dentarias. La aplicación puede realizarse de varias formas:
· Colutorios (enjuagues)
· Geles
· Barnices
· Dentífricos
A nivel domiciliario usamos dentífricos y colutorios de baja concentración.
Sellado de Fosas y Fisuras:
Se realiza en la Clínica dental mediante la colocacion de un material sellador en las fosas y fisuras de las caras oclusales de premolares y molares.
Disfuncion de la Articulación Temporomandibular:
La mejor prevención de la disfunción temporomandibular es el control de los factores contributivos.
· Maloclusiones dentarias: tratamientos de ortodoncia
· Muelas del juicio incluidas: extracciones quirúrgicas
· Bruxismo (hábito de apretar o rechinar los dientes): control del hábito diurno y placa de descarga nocturna
· Ansiedad, estrés, depresión: relajación, psicoterapia, tratamiento psiquiátrico y farmacológico
· Hábitos posturales: modificación de los hábitos posturales
· Alteraciones del sueño: estudio y tratamiento
DENTICION TEMPORAL Y DENTICION DEFINITIVA

La dentición temporal, primaria, decidua o de leche es la que comienza a aparecer en los niños de 6-8 meses y termina de salir hacia los 24-36 meses.
Permanece en boca sin estar acompañada de dientes permanentes hasta aproximadamente los 6 años de edad.
Se trata de dientes de un tamaño más pequeño que el de los dientes definitivos.
También son dientes más achatados y más blancos.
Recordemos que la dentición temporal consta de 20 dientes:
· Incisivos centrales: 2 superiores y 2 inferiores.
· Incisivos laterales: 2 superiores y 2 inferiores.
· Caninos (colmillos): 2 superiores y 2 inferiores.
· Primeros molare temporales: 2 superiores y 2 inferiores.
· Segundos molares temporales: 2 superiores y 2 inferiores.
Los retrasos en la erupcion no deben preocuparnos siempre que no sean mas de dos a tres meses.
Un retraso de más de 4-6 meses puede hacer conveniente una consulta con un profesional.
Pero siempre que la erupción se vaya produciendo de manera normal, más que de retraso o precocidad, preferiremos hablar de ritmo de erupción más o menos rápido.
La secuencia de erupción de los dientes temporales sería la siguiente:
· Incisivos centrales inferiores: A los 6-10 meses de edad.
· Incisivos centrales superiores: 8-12 meses.
· Incisivos laterales superiores: 9-13 meses.
· Incisivos laterales inferiores: 10-16 meses.
· Primeros molares superiores: 13-19 meses en niños y 14-18 meses en niñas.
· Primeros molares inferiores: 14-18 meses.
· Caninos inferiores: 15-21 meses.
· Caninos superiores: 16-22 meses.
· Segundos molares temporales inferiores: 23-31 meses en niños y 24-30 en niñas.
· Segundos molares superiores: 25-33 meses.
La dentición permanente o definitiva es la que comienza a aparecer en los niños hacia los 6 años y que ya no tiene recambio (pues no hay una tercera dentición) por lo que tendrá que conservarse durante el resto de la vida del individuo.
Durante unos años, coexisten en la boca dientes de leche y dientes definitivos, es lo que se conoce como periodo de dentición mixta.
La dentición permanente se completa con la erupción de los terceros molares o cordales, que se conocen popularmente como muelas del juicio.
Los dientes permanentes tienen un tamaño más grande que los dientes temporales, acorde con el mayor tamaño de los huesos (y de los arcos dentarios) que se ha ido produciendo desde edades tempranas.
También son dientes más alargados y menos blancos.
Recordemos que la dentición permanente consta de 32 dientes:
· Incisivos centrales: 2 superiores y 2 inferiores.
· Incisivos laterales: 2 superiores y 2 inferiores.
· Caninos (colmillos): 2 superiores y 2 inferiores.
· Primeros premolares: 2 superiores y 2 inferiores.
· Segundos premolares: 2 superiores y 2 inferiores.
· Primeros molares: 2 superiores y 2 inferiores.
· Segundos molares: 2 superiores y 2 inferiores.
· Terceros molares: 2 superiores y 2 inferiores.
Los últimos dientes en erupcionar son los terceros molares o muelas del juicio.
Erupcionan habitualmente en edades entre los 17 y los 21 años, por detrás de los segundos molares que habían salido a los 12-13 años.
MALPOSICION DENTARIA

Una malposición dentaria es cuando uno o varios dientes están situados en posición anormal.
Para comprender las diferentes maloclusiones debemos conocer la oclusión normal.
La malposición dentaria conlleva que las piezas dentarias superiores e inferiores no articulen, encajen o engranen con normalidad, y por tanto es causa de maloclusión dentaria.
Las maloclusiones dentarias se clasifican según sus causas: dentarias, esqueléticas, funcionales y mixtas.
El origen de las maloclusiones dentarias es la malposición de los dientes, siendo normales las bases óseas (maxilar superior y mandíbula).
En las maloclusiones óseas el defecto está en las bases óseas.
Pueden ser debidas a falta o exceso de crecimiento de los maxilares y a una malposición del macizo craneofacial.
Las maloclusiones funcionales se deben generalmente a una alteración en la dinámica mandibular por alteraciones musculares que conduce a una oclusión dentaria anormal.
Maloclusión de Clase I:
Cuando existen malposiciones dentarias y la relación molar es de normoclusión, decimos que tenemos una maloclusión de clase I.
Las maloclusiones de clase I suelen ser dentarias, las relaciones basales óseas son normales y en general los problemas dentarios suelen estar en el grupo anterior (de canino a canino).
Podemos encontrar en la clase I diferentes posiciones dentarias, aunque también las podremos encontrar en otros tipos de maloclusiones.
· Apiñamientos
· Espaciamientos
· Mordidas cruzadas anteriores y posteriores
· Modidas abiertas
· Caninos elevados
· Malposición individual de una o más piezas dentarias
Maloclusiones de Clase II:
Las maloclusiones de clase 2 se llaman también distoclusiones, ya que el posición de máxima intercuspidación, el primer molar permanente inferior ocluye a distal del superior, o sea está más retrasado.
Las maloclusiones de clase 2 se subdividen en:
· División 1
· División 2
La maloclusión de clase 2 división 1 se caracteriza por ser una distoclusión y además presenta casi siempre :
· Gran resalte de los incisivos superiores. El maxilar superior suele estar adelantado y la mandíbula retruida, solo la cefalometria nos dará con exactitud la discrepancia ósea.
· Puede haber mordida abierta anterior
· Las arcadas son estrechas de forma triangulares y por tanto son frecuentes los apiñamientos dentarios.
· Los incisivos superiores pueden descansar sobre el labio inferior.
La maloclusión de clase 2 división 2 es una distoclusión que se caracteriza por :
· Gran sobremordida vertical
· Vestibuloversión de los incisivos laterales superiores
· Linguoversión de los incisivos centrales superiores
· Suelen ser arcadas dentarias amplias, cuadradas.
· Suelen tener la curva de Spee muy marcada
Maloclusiones de Clase III:
Se llaman mesioclusiones, debido a que el primer molar inferior está más a mesial que el superior cuando los maxilares están en máxima intercuspidación. Se suelen caracterizar por.
Mesioclusión
Mordida cruzada anterior y puede haber mordida cruzada posterior.
En general mandíbulas grandes y maxilares superiores pequeños. Se llaman progenies y prognatismos mandibulares.
Son maloclusiones hereditarias.
PERICORONITIS

Es la infección de a encía que cubre un diente que no ha salido del todo, por lo general, una muela del juicio inferior.
Este capuchón de encía que cubre parcialmente la muela atrapa restos alimenticios facilitando un lugar favorable para el desarrollo de ciertos microorganismos de la cavidad bucal y producir así una infección.
Es la infección del tejido gingival que rodea a un diente parcialmente erupcionado.
La pericoronaritis es un proceso infeccioso agudo caracterizado por la inflamación del tejido blando que rodea el diente retenido.
La presencia de un espacio virtual entre la corona del diente y el capuchón gingival permite un medio de cultivo muy favorable para el desarrollo de gérmenes.
Cuando aparece, la encía que rodea al diente está inflamada y edematosa.
A la presión del tejido, puede drenar un contenido seroso y purulento.
Suele ser doloroso y en ocasiones se produce limitación en la apertura bucal (trismo).
En los casos más severos aparece fiebre, adenopatías y afectación del estado general.
La pericoronaritis puede complicarse con la aparición de un absceso submucoso, que en ausencia de tratamiento correcto, podría llegar a producir una infección orofacial de origen dental.
Es de mucha utilidad la realización de una ortopantomografía para valorar la vía de erupción de los terceros molares.
La pericoronaritis es un proceso infeccioso agudo que se observa en pacientes jóvenes de entre la segunda y la tercera década de la vida.
La infección pericoronaria en la infancia se asocia con la erupción de los dientes
Ocasionalmente los abscesos pueden transformarse en celulitis y provocar no solo reacciones locales, sino también sistémicas que se asocian con fiebre.
La pericoronaritis tiene manifestaciones clínicas comunes, independientes de su forma clínica de presentación, que serán descritas a continuación:
• Se observa en la infancia, la niñez y en los comienzos de la edad adulta, de 20 a 30 años de edad y frecuentemente en zona de terceros molares inferiores.
• Dolor punzante.
• Tejido pericoronario enrojecido y edematoso.
• La inflamación se extiende a los tejidos blandos adyacentes.
• Amigdalitis y absceso peritonsilar o faríngeo.
• Puede observarse presencia de pus.
• Dificultad a la masticación.
• Presencia de trismo o limitación a la apertura bucal.
• Halitosis.
• Disfagia.
• Afectación del estado general (escalofrío, hipertermia o fiebre).
Tratamiento
El tratamiento antibiótico recomendado es la amoxicilina 500 mg cada 8 h durante 5-8 días. En caso de alergia se utiliza la clindamicina 150-300 mg cada 6 h durante 5-8 días, o la claritromicina 250-500 mg cada 12 h durante 5-8 días.
El tratamiento quirurgico recomendado es la incisión y drenaje, junto con la eliminación del saco u opérculo con bisturí o electrocirugia.
Si hay dolor y trismo está indicada la utilización de medicación antiinflamatoria y analgésica (ibuprofeno 400 o 600 mg cada 4-6 h sin superar los 2.400 mg diarios).Una vez resuelta la fase aguda y para evitar las posibles recidivas, se recomienda la extracción de la pieza afectada, ya que tienen pocas probabilidades de acabar erupcionando adecuadamente en la cavidad oral.

jueves 16 de octubre de 2008
Emfermedad Periodontal y Osteoporosis
La Enfermedad Periodontal:
Es una enfermedad que afecta a las encías y a la estructura de soporte de los dientes.
La bacteria presente en la placa causa la enfermedad periodontal.
Si no se retira, cuidadosamente, todos los días con el cepillo y el hilo dental, la placa se endurece y se convierte en una substancia dura y porosa llamada cálculo (también conocida como sarro).
Las toxinas, que se producen por la bacteria en la placa, irritan las encías.
Al permanecer en su lugar, las toxinas provocan que las encías se desprendan de los dientes y se forman bolsas periodontales, las cuales se llenan de más toxinas y bacteria.
Conforme la enfermedad avanza, las bolsas se extienden y la placa penetra más y más hasta que el hueso que sostiene al diente se destruye.
Eventualmente, el diente se caerá o necesitará ser extraído.
Señas de enfermedad periodontal:
Encías rojas, hinchadas que sangran
Mal aliento o un sabor malo en la boca
Dientes que cambian de posición
Dientes flojos
Pus que sale entre los dientes
Encías que se están retirando
Dolor leve, comezón o molestia en las encías
Osteoporosis:
Es una enfermedad en la cual disminuye la cantidad de minerales en el hueso, por defecto en la absorción del calcio, lo que los vuelve quebradizos y susceptibles de fracturas y de microfracturas, así como anemia y ceguera.
[La osteoporosis debilita los huesos y aumenta la posibilidad de fracturas.
Cualquier persona puede padecer osteoporosis, pero es común entre las mujeres de edad avanzada.
Casi la mitad de todas las mujeres y una cuarta parte de los hombres mayores de 50 años se fracturará un hueso debido a la osteoporosis.
Es la principal causa de fracturas óseas en mujeres después de la menopausia y ancianos en general.
La osteoporosis no tiene un comienzo bien definido y, hasta hace poco, el primer signo visible de la enfermedad acostumbraba a ser una fractura de la cadera, la muñeca o de los cuerpos vertebrales que originaban dolor o deformidad.
La deficiencia de calcio y vitamina D por malnutrición, así como el consumo de tabaco, alcohol, cafeína y la vida sedentaria incrementan el riesgo de padecer osteoporosis.
Entre los factores de riesgo se incluyen:
El envejecimiento
La complexión de poca talla y delgada
Antecedentes familiares de osteoporosis
Tomar ciertos medicamentos
Ser una mujer de la raza blanca o asiática
Tener osteopenia, que significa, menos masa muscular
La osteoporosis y la enfermedad periodontal se ha convertido en un problema de salud pública, que afecta a un gran número de hombres y mujeres con una incidencia que va aumentando directamente con la edad.
Emfermedad Periodontal y Osteoporosis
La Enfermedad Periodontal:
Es una enfermedad que afecta a las encías y a la estructura de soporte de los dientes.
La bacteria presente en la placa causa la enfermedad periodontal.
Si no se retira, cuidadosamente, todos los días con el cepillo y el hilo dental, la placa se endurece y se convierte en una substancia dura y porosa llamada cálculo (también conocida como sarro).
Las toxinas, que se producen por la bacteria en la placa, irritan las encías.
Al permanecer en su lugar, las toxinas provocan que las encías se desprendan de los dientes y se forman bolsas periodontales, las cuales se llenan de más toxinas y bacteria.
Conforme la enfermedad avanza, las bolsas se extienden y la placa penetra más y más hasta que el hueso que sostiene al diente se destruye.
Eventualmente, el diente se caerá o necesitará ser extraído.
Señas de enfermedad periodontal:
Encías rojas, hinchadas que sangran
Mal aliento o un sabor malo en la boca
Dientes que cambian de posición
Dientes flojos
Pus que sale entre los dientes
Encías que se están retirando
Dolor leve, comezón o molestia en las encías
Osteoporosis:
Es una enfermedad en la cual disminuye la cantidad de minerales en el hueso, por defecto en la absorción del calcio, lo que los vuelve quebradizos y susceptibles de fracturas y de microfracturas, así como anemia y ceguera.
[La osteoporosis debilita los huesos y aumenta la posibilidad de fracturas.
Cualquier persona puede padecer osteoporosis, pero es común entre las mujeres de edad avanzada.
Casi la mitad de todas las mujeres y una cuarta parte de los hombres mayores de 50 años se fracturará un hueso debido a la osteoporosis.
Es la principal causa de fracturas óseas en mujeres después de la menopausia y ancianos en general.
La osteoporosis no tiene un comienzo bien definido y, hasta hace poco, el primer signo visible de la enfermedad acostumbraba a ser una fractura de la cadera, la muñeca o de los cuerpos vertebrales que originaban dolor o deformidad.
La deficiencia de calcio y vitamina D por malnutrición, así como el consumo de tabaco, alcohol, cafeína y la vida sedentaria incrementan el riesgo de padecer osteoporosis.
Entre los factores de riesgo se incluyen:
El envejecimiento
La complexión de poca talla y delgada
Antecedentes familiares de osteoporosis
Tomar ciertos medicamentos
Ser una mujer de la raza blanca o asiática
Tener osteopenia, que significa, menos masa muscular
La osteoporosis y la enfermedad periodontal se ha convertido en un problema de salud pública, que afecta a un gran número de hombres y mujeres con una incidencia que va aumentando directamente con la edad.
FLUOR EN ODONTOLOGIA

Aumenta la resistencia del diente a los ataques de los ácidos producidos por el metabolismo bacteriano, porque
los fluoruros al combinarse con los cristales de hidroxiapatita del esmalte dan como resultado un esmalte mas duro.
Dando una estructura espacial mucho más ordenada, y es más resistente al ataque de los ácidos bacterianos.
Además el flúor favorece la remineralización del esmalte cuando ha sido atacado.
El flúor además impide la adhesión de la placa bacteriana en la superficie del esmalte.
Inhibe el metabolismo bacteriano, reduciendo la actividad bacteriana.
El flúor se absorbe por vía oral.
Una vez que se toma por la dieta, se reparte por todo el organismo.
El fluor puede ser aplicado mediante la fluoración del agua de consumo, fluoración de la leche, fluoración de la sal.
También está indicado en suplementos de flúor en forma de tabletas o gotas
Esto hace que la caries disminuya hasta un 90%.
La aplicación de flúor hay que darla cuando han erupcionado los dientes a los seis meses aproximadamente.
El fluor puede ser aplicado sobre la superficie del diente, mediante dentríficos que contengan flúor.
Puede ser administrado directamente sobre el diente por un profesional o a traves de colutorios bucales.
La Intoxicación crónica por flúor se denomina Fluorosis, esto debido al aumento de la ingesta de flúor durante un tiempo determinado.
Esto puede suceder por vivir en un sitio donde el agua está fluorada en exceso, ingieran agua de pozos profundos o porque se tomen demasiadas tabletas de flúor.
La sintomatología depende de la cantidad tomada, aunque empieza con manchas en el esmalte de color blanquecinas o parduscas, continúa con fragilidad dental, el esmalte se vuelve áspero y termina con una hipercalcificación.
PREVENCION EN BOCA DE TODOS

La mejor manera de evitar problemas de origen bucal es prevenirlos.
Existen conductas saludables que favorecerán siempre la salud bucal:
· Una dieta variada
· Frecuentes y adecuados autocuidados bucales.
· Evitar hábitos dañinos como el tabaquismo.
· Visitar periódicamente al dentista para que examine la cavidad bucal y los dientes
Con esas conductas es posible eludir las afectaciones bucales más frecuentes, como son la caries y la enfermedad periodontal.
El dentista puede orientarte en todo lo relacionado con tu boca, incluido todo lo relacionado con la prevención.
Una boca sana facilita nuestra relación con el mundo que nos rodea.
Una boca sana es el reflejo de un cuerpo sano y de una persona bien integrada en la sociedad.
Se recomienda visitar al odontólogo por lo menos dos veces al año.
Los cuidados necesarios para una buena higiene oral dependen de cada paciente.
La manera de cuidar la boca de un bebé no es igual que la de un señor de 30 años.
Por ello también existen multitud de armas preventivas para combatir la placa bacteriana y el desarrollo de la caries.
El objetivo es eliminar la placa bacteriana y los restos de alimentos.
La técnica reina para ello es el cepillado dental.
Desde el momento en el que aparecen los dientes en la boca son susceptibles de caries y es entonces, a partir de la erupción del primer diente, cuando conviene empezar a hacer cepillado.
Para los niños existen cepillos especiales, mucho más pequeños y más suaves.
El cepillado debe realizarse, a ser posible, después de cada comida.
En bebés, o en ancianos sin dientes, conviene utilizar una gasa húmeda para frotar las encías y retirar restos de alimentos y placa bacteriana.
Cuando se utilizan prótesis removibles es muy importante cepillar éstas con un cepillo que no sea el mismo que se utiliza para cepillar los dientes que quedan en boca (si los hubiera).
Se puede utilizar un cepillo dental especial para dentaduras, un cepillo dental duro o un cepillo de uñas, además de sumergir la prótesis al menos una vez a la semana en un antiséptico como la clorhexidina al 0.2%.
Las fibras del cepillo deben pasar por todos los espacios de los dientes.
Para la limpieza entre dientes puede utilizarse el hilo o seda dental.
Si hay mucho espacio entre los dientes puede ser conveniente utilizar un cepillo interproximal.
En el apartado de la prevención tú tomas gran importancia, pues tu salud bucal depende en gran medida de tu actitud, y de tu constancia y calidad en los cuidados bucales.
Existen conductas saludables que favorecerán siempre la salud bucal:
· Una dieta variada
· Frecuentes y adecuados autocuidados bucales.
· Evitar hábitos dañinos como el tabaquismo.
· Visitar periódicamente al dentista para que examine la cavidad bucal y los dientes
Con esas conductas es posible eludir las afectaciones bucales más frecuentes, como son la caries y la enfermedad periodontal.
El dentista puede orientarte en todo lo relacionado con tu boca, incluido todo lo relacionado con la prevención.
Una boca sana facilita nuestra relación con el mundo que nos rodea.
Una boca sana es el reflejo de un cuerpo sano y de una persona bien integrada en la sociedad.
Se recomienda visitar al odontólogo por lo menos dos veces al año.
Los cuidados necesarios para una buena higiene oral dependen de cada paciente.
La manera de cuidar la boca de un bebé no es igual que la de un señor de 30 años.
Por ello también existen multitud de armas preventivas para combatir la placa bacteriana y el desarrollo de la caries.
El objetivo es eliminar la placa bacteriana y los restos de alimentos.
La técnica reina para ello es el cepillado dental.
Desde el momento en el que aparecen los dientes en la boca son susceptibles de caries y es entonces, a partir de la erupción del primer diente, cuando conviene empezar a hacer cepillado.
Para los niños existen cepillos especiales, mucho más pequeños y más suaves.
El cepillado debe realizarse, a ser posible, después de cada comida.
En bebés, o en ancianos sin dientes, conviene utilizar una gasa húmeda para frotar las encías y retirar restos de alimentos y placa bacteriana.
Cuando se utilizan prótesis removibles es muy importante cepillar éstas con un cepillo que no sea el mismo que se utiliza para cepillar los dientes que quedan en boca (si los hubiera).
Se puede utilizar un cepillo dental especial para dentaduras, un cepillo dental duro o un cepillo de uñas, además de sumergir la prótesis al menos una vez a la semana en un antiséptico como la clorhexidina al 0.2%.
Las fibras del cepillo deben pasar por todos los espacios de los dientes.
Para la limpieza entre dientes puede utilizarse el hilo o seda dental.
Si hay mucho espacio entre los dientes puede ser conveniente utilizar un cepillo interproximal.
En el apartado de la prevención tú tomas gran importancia, pues tu salud bucal depende en gran medida de tu actitud, y de tu constancia y calidad en los cuidados bucales.
Suscribirse a:
Entradas (Atom)
